Por Profa. Paula Dornhofer Paro Costa e Júlia Perassolli De Lázari (FEEC)
Imagem COVID-19: Carol Frandsen
Pouco a pouco, um vocabulário que antes só fazia parte de filmes de ficção, foi se tornando realidade, invadindo nossas vidas sem pedir licença: coronavirus, COVID-19, pandemia, quarentena e, infelizmente, COLAPSO, palavra que nos trará dias dolorosos. Dias que não sairão de nossas memórias e que imprimirão cicatrizes profundas em muitas famílias.
A narrativa mais simples para se chegar ao colapso tem uma sequência clara:
- É um fato que parte dos portadores de COVID-19 precisarão de tratamento intensivo, ou seja, leitos de UTI.
- Também é um fato que existe um número finito de UTIs.
- Se o número de casos confirmados se tornar tal que a porcentagem de casos que tipicamente necessitam de UTI se tornar maior que o número de leitos de UTI disponível, o colapso acontece.
Unidade de Terapia Intensiva (UTI): área crítica destinada à internação de pacientes graves, que requerem atenção profissional especializada de forma contínua, materiais específicos e tecnologias necessárias ao diagnóstico, monitorização e terapia. Fonte: Ministério da Saúde, Agência Nacional de Vigilância Sanitária, RESOLUÇÃO Nº 7, DE 24 DE FEVEREIRO DE 2010
Em poucas palavras, profissionais da saúde terão que decidir quem ocupará o leito e quem será fadado à falta de tratamento. Obviamente, os profissionais da saúde farão de tudo para minimizar essas escolhas à custa de horas extras e condições de trabalho não-ideiais e, infelizmente, muitos deles começarão a adoecer, agravando o colapso por falta de recursos humanos capacitados e em suas melhores condição de trabalho. Mais ou menos nesse ponto, as pessoas começarão a conhecer pelo menos uma pessoa que morreu de COVID-19 e os números deixarão de ser números para se tornarem “gente que você conhece”, com nome, sobrenome, esposa, marido, pai, mãe, filhos, netos.
Mas muitos talvez ainda se perguntem: já estamos no caminho do colapso? Quando ele acontecerá?
O colapso pode ser mais doloroso para alguns estados
O Brasil também é um país com grande desigualdades em sua infraestrutura de saúde. São Paulo, o epicentro da pandemia no Brasil, só não entrou em evidente colapso devido à sua avantajada proporção de leitos de UTI/habitante, comparável a países de primeiro mundo. Essa situação é similar para outros estados do Sudeste e Sul (Tabela 1).
No entanto, o mesmo não acontece para outros estados brasileiros, em particular da região Norte. Um número inferior de casos confirmados pode levar a região rapidamente para o colapso (Tabela 2).
| Estado | Leitos de UTI Adulto SUS |
Leitos de UTI Adulto Privados |
| São Paulo | 4071 | 5349 |
| Rio de Janeiro | 1379 | 3084 |
| Minas Gerais | 2309 | 1218 |
| Paraná | 1471 | 876 |
| Rio Grande do Sul | 1267 | 673 |
| Estado | Leitos de UTI Adulto SUS |
Leitos de UTI Adulto Privados |
| Rondônia | 182 | 82 |
| Tocantins | 90 | 62 |
| Acre | 64 | 15 |
| Amapá | 33 | 35 |
| Roraima | 43 | 8 |
Estamos longe do colapso?
A resposta é: infelizmente NÃO.
Justifica-se então as notícias da construção de hospitais de campanha por todo o país.
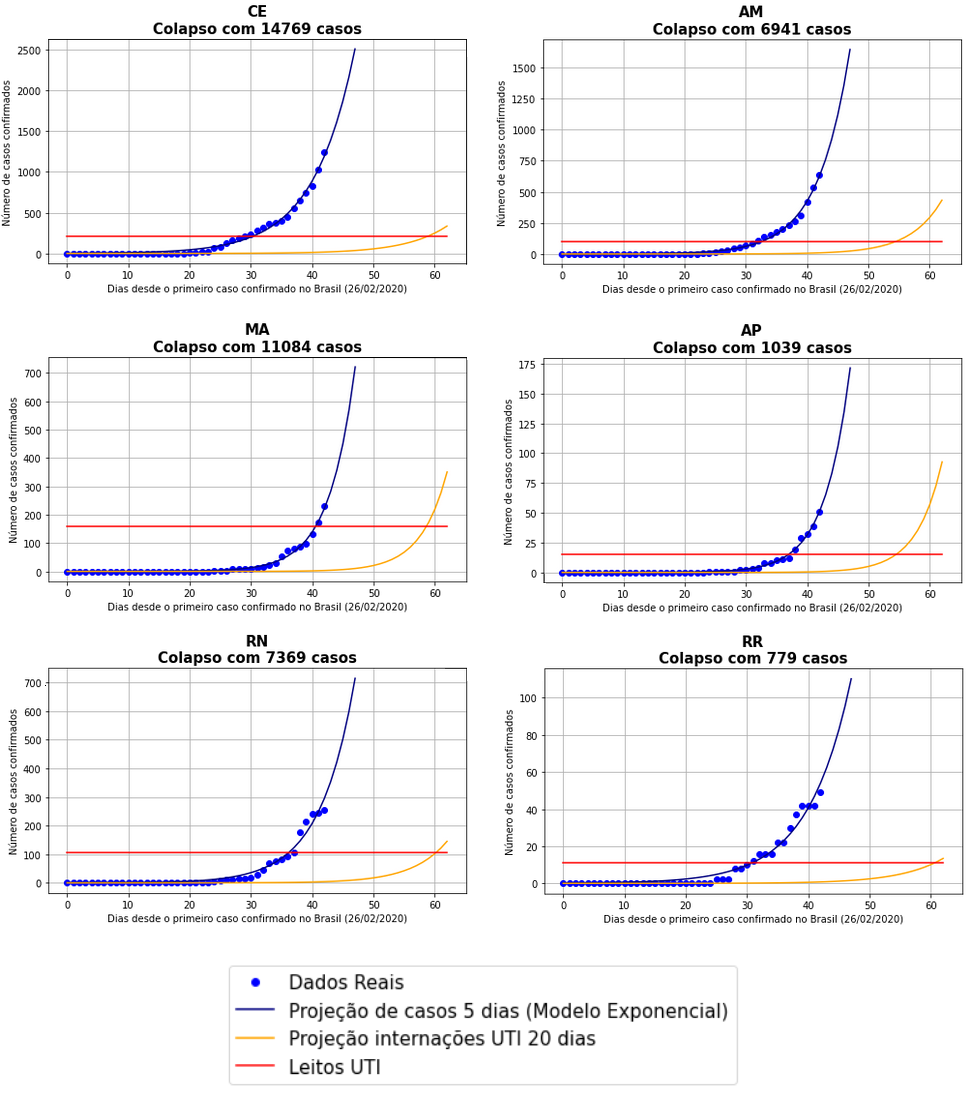
Os gráficos abaixo mostram que estados brasileiros do Norte e Nordeste serão os primeiros a entrarem em colapso, possivelmente já nas próximas semanas. Para estes estados, as ações de isolamento social parecem ser essenciais para “ganhar tempo”.
Para realizar essas projeções, foram considerados os seguintes aspectos:
- Foram considerados as capacidades de leitos de UTI para adultos reportados pelo DATASUS incluindo UTI-a Tipo II, Tipo III, UCO Tipo II e Tipo III e Unidade de Isolamento conforme definições no anexo da Portaria N° 895 do Ministério da Saúde de 31 de março de 2017. Neste caso, assumindo uma posição otimista, partindo do pressuposto que determinados leitos de UTI adultos voltados, por exemplo, para doenças coronarianas, podem ser revertidos em leitos para pacientes da COVID-19.
- Partiu-se da hipótese razoável de que muitos dos leitos de UTI disponíveis nos estados já estavam ocupados antes da crise global da COVID-19. Baseamo-nos na cobertura da imprensa, considerando o pior caso, no qual apenas 22% da infraestrutura disponível está vaga. “Coronavírus: leitos de UTI têm mais de 70% de ocupação em 17 estados”, O Globo, Março, 2020, último acesso 04/04/2020
- Finalmente, consideramos a distribuição das faixas etárias brasileiras para estimar a porcentagem de internações de UTI no Brasil em aproximadamente 1,44%. Veja como chegamos nesse valor AQUI.
Esperar pelo melhor, preparar-se para o pior
Neste momento, inúmeros pesquisadores trabalham em modelos matemáticos para tentar prever a evolução da pandemia no Brasil e no mundo. Tais modelos são ferramentas essenciais para que tomadores de decisão possam decidir quando, onde e como agirem para diminuírem os impactos de uma doença que se alastra rapidamente.
Nossas projeções assumem cenários pessimistas: uma evolução exponencial da doença e uma baixa disponibilidade de leitos de UTI. Esperamos que estes cenários não se concretizem, mas parece ser prudente olhar com atenção para estes estados brasileiros.
Uma descrição detalhada da análise de dados que gerou os gráficos deste artigo pode ser encontrada aqui. Este trabalho é o resultado de uma força tarefa de alunos de iniciação científica, mestrado e doutorado da Faculdade de Engenharia Elétrica e de Computação (FEEC), do Instituto de Computação (IC) e Instituto de Matemática, Estatística e Computação Científica (IMECC) e Faculdade de Ciências Médicas (FCM). A força tarefa também conta com a parceria do Prof. Dalton Martins, da Faculdade de Ciência da Informação (FCI) da Universidade de Brasília (UnB).