Texto escrito por Gabriela Vieira
Depois de quase dois anos do início da pandemia causada pelo novo coronavírus, muitas dúvidas ainda restam sobre como este vírus age nas células do corpo humano. A comunidade científica tem avançado nas pesquisas sobre esta nova doença com uma rapidez nunca vista antes. Atualmente, diversas vacinas estão disponíveis, a sociedade está sendo imunizada e começamos a ver uma diminuição significativa de óbitos – embora ainda existam casos de infecção aumentando no mundo.
Embora o SARS-CoV-2 seja um vírus que ataca predominantemente o sistema respiratório, hoje em dia nós já sabemos, por exemplo, que o vírus afeta outros órgãos e sistemas também. Já foi relatada a infecção de outros sistemas, como o sistema gastrointestinal e fortes evidências apontam que o vírus também infecta o sistema nervoso central (SNC). Porém, ainda há muito o que descobrir sobre a COVID-19 como, por exemplo, os danos que o vírus causa em outros órgãos e quais são as consequências e sequelas a longo prazo.
Como nossa compreensão da doença muda conforme as evidências se fazem rotina
No início na pandemia, os esforços dos médicos e cientistas estavam voltados para os sintomas respiratórios dos pacientes. Atualmente, muitas evidências mostram que pacientes com COVID-19 também apresentam efeitos neurológicos preocupantes como acidente vascular cerebral, hemorragia cerebral, perda de memória, dores de cabeça, perda de olfato e paladar, confusão mental e convulsão.
Apesar de alguns estudos indicarem que o vírus pode infectar células do sistema nervoso, ainda não sabemos precisamente como o vírus chega nestas células. Já falamos aqui sobre como um vírus que ataca principalmente o sistema respiratório pode causar danos no cérebro. Atualmente, os pesquisadores avançaram um pouco neste entendimento e vamos explicar o que eles descobriram.
Vamos entender melhor…
Alguns estudos sugerem que o vírus pode entrar pelo nervo olfatório, o que já era uma das suspeitas iniciais quando descobriram que o vírus infecta o SNC. Isto porque um dos sintomas da COVID-19 é a perda de olfato e paladar (também conhecidas em seus termos técnicos como anosmia e ageusia, respectivamente). No entanto, estas evidências ainda seguem bem controversas. A possibilidade de o vírus SARS-CoV-2 atravessar a barreira hematoencefálica tem ganhado força com alguns trabalhos que mostraram algumas evidências de que isso ocorre. Estas pesquisas vem utilizando, principalmente, modelos in vitro (linhagens celulares) e in vivo (camundongos e hamsters) de infecção com o SARS-CoV-2.
Mas o que é a barreira hematoencefálica?
A barreira hematoencefálica é uma estrutura que serve como um filtro muito eficiente do SNC. Ou seja, ela impede ou dificulta a passagem de substâncias nocivas do sangue para o tecido nervoso. Por outro lado, permite a entrada de substâncias importantes como nutrientes, hormônios e gases. Esta membrana seletivamente permeável, restringe a entrada de substâncias tóxicas e patógenos, incluindo bactérias e vírus. Entretanto, muitas vezes medicamentos que teriam de agir no sistema nervoso também são impedidos de atravessar a barreira hematoencefálica.
Esta estrutura reveste os vasos sanguíneos do sistema nervoso central e é formada por 3 tipos de células: células endoteliais, pericitos e astrócitos. As células endoteliais revestem os capilares cerebrais e ficam muito próximas umas das outras, formando as “junções compactas” que atuam na seletividade das substâncias. Os astrócitos, que são células da glia em formato de estrela e os pericitos, que são células de origem mesenquimal que envolvem o endotélio dos capilares cerebrais, se comunicam com as células endoteliais e auxiliam na seletividade da barreira, atuando na regulação do tônus vascular e do fluxo sanguíneo capilar.
Difícil, né? Vários nomes…
O que importa é compreender que esta estrutura funciona como uma barreira que seleciona o que entra e o que sai de nosso cérebro! Veja a figura abaixo:
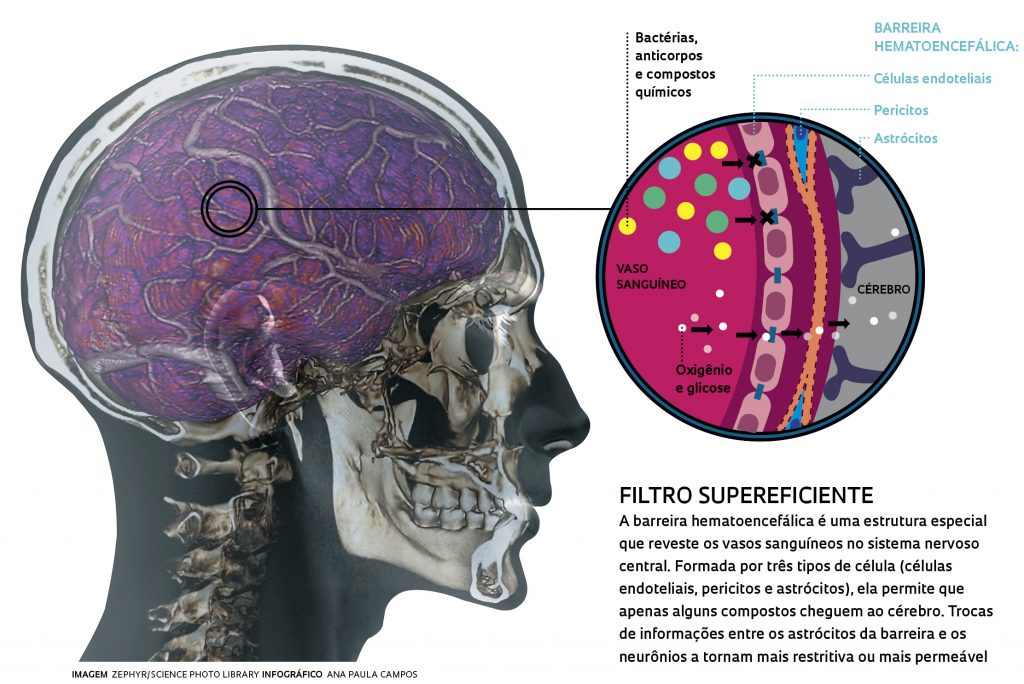
O que acontece se a barreira hematoencefálica for danificada?
Várias doenças e infecções com bactérias e vírus são capazes de causar danos na barreira hematoencefálica. Estes danos podem aumentar a permeabilidade desta membrana. Isto é, provoca uma maior entrada de patógenos, toxinas e outras substâncias indesejadas. Esta maior permeabilidade induz uma resposta inflamatória cerebral, que pode resultar em danos neurológicos e agravamento de doenças do sistema nervoso central.
E como o SARS-CoV-2 atravessa essa barreira?
Neste artigo publicado em maio deste ano, os cientistas investigaram se o SARS-CoV-2 é capaz de atravessar a barreira hematoencefálica de modelos animais para infecção com SARS-CoV-2 e como este processo ocorre. Para isso, utilizaram camundongos e hamsters infectados com o vírus SARS-CoV-2, além de um modelo in vitro que mimetizou a barreira hematoencefálica com células provenientes dos animais.
Os cientistas mostraram que o SARS-CoV-2 foi capaz de invadir o cérebro dos animais, infectando e se replicando nas células endoteliais da barreira hematoencefálica. Dessa forma, esta infecção das células endoteliais fez com que aumentasse a permeabilidade vascular cerebral. Ou seja, o “filtro” entre os vasos sanguíneos e o cérebro se tornou menos seletivo e deixou passar mais substâncias para o sistema nervoso central. Todavia, como exatamente o vírus SARS-CoV-2 consegue fazer esta invasão ainda é controverso entre os cientistas.
O estudo mostrado aqui, evidenciou que a invasão pode ocorrer devido ao aumento de uma proteína chamada MMP9. Esta proteína é responsável pela degradação da matriz extracelular (o espaço entre as células). No caso da MMP9, ocorreu a degradação de colágeno, um dos principais componentes da matriz extracelular. E isto permite que o vírus cruzasse a barreira hematoencefálica.
A infecção do SNC levou a vários danos cerebrais nos animais, causando morte celular (apoptose) de algumas células e outros danos em células vasculares do SNC. Além disso, os pesquisadores mostraram que a invasão do vírus no SNC dos animais também desencadeou uma resposta inflamatória cerebral, ativando células específicas do sistema nervoso responsáveis pela sua resposta imunológica.
Com isso, os autores deste artigo concluíram que o SARS-CoV-2 pode atravessar a barreira hematoencefálica infectando células que fazem parte desta estrutura, o que pode levar a danos neuronais e a indução da resposta inflamatória.
E agora? Quais são os próximos passos?
O entendimento de como o vírus SARS-CoV-2 infecta o SNC pode ajudar os pesquisadores a entenderem as manifestações neurológicas não respiratórias da COVID-19. No entanto, muitas incógnitas ainda permeiam o entendimento sobre o trajeto que o vírus faz no sistema nervoso central. Por exemplo: como ele atua nestas células, com que frequência isso ocorre e, principalmente, quais as consequências disso. Assim, estes estudos também são muito importantes na busca do tratamento desses pacientes a curto e longo prazo. Visto que muitas das consequências a longo prazo parecem ter relação não só com o sistema respiratório, mas também com o sistema nervoso central.
A COVID-19 está conosco há 2 anos. Mas ainda há muito o que compreender sobre a doença, o vírus e o que acontece em nosso corpo nas infecções! E é pela ciência – e no investimento na ciência – que conseguiremos isso! Apoie a ciência brasileira, para fazermos parte deste combate à pandemia!
Para saber mais
Butowt, R, Meunier, N, Bryche, B & von Bartheld, CS (2021) The olfactory nerve is not a likely route to brain infection in COVID-19: a critical review of data from humans and animal models, Acta Neuropathol 141, 809–822.
Meinhardt, J et al (2021) Olfactory transmucosal SARS-CoV-2 invasion as a port of central nervous system entry in individuals with COVID-19, Nat Neurosci 24, 168–175.
Goyal, P, Choi, JJ, Pinheiro, LC, Schenck, EJ, Chen, R, Jabri, A, Satlin, MJ, Campion, TR, Jr, Nahid, M, Ringel, JB, et al (2020) Clinical Characteristics of Covid-19 in New York City N Engl J Med 382, 2372–2374 (2020).
Buzhdygan, TP et al (2020) The SARS-CoV-2 spike protein alters barrier function in 2D static and 3D microfluidic in-vitro models of the human blood-brain barrier, Neurobiol Dis 146, 105131.
Pellegrini, L et al (2020) SARS-CoV-2 infects the brain choroid plexus and disrupts the blood-CSF barrier in human brain organoids Cell Stem Cell 27, 951–961 e955.
Reynolds, JL & Mahajan, SD (2021) SARS-COV2 alters blood brain barrier integrity contributing to neuro-inflammation. J NeuroImmune Pharmacol 16, 4–6.
Rhea, E M et al (2021) The S1 protein of SARS-CoV-2 crosses the blood-brain barrier in mice, Nat Neurosci, 24, 368–378.
Song, E et al (2021) Neuroinvasion of SARS-CoV-2 in human and mouse brain, J Exp Med 218, 3.
Zhang, L. et al (2021) SARS-CoV-2 crosses the blood-brain barrier accompanied with basement membrane disruption without tight junctions alteration, Signal Transduct Target Ther 6(1):337.
A Autora
Gabriela Maciel Vieira possui graduação em Biologia (2013), mestrado (2014-2016) e doutorado (2016-2021) em Ciências (com ênfase em Genética) pela Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo, com período sanduíche na Kansas University Medical Center, EUA (2019). Atuou na pesquisa em oncologia, biologia celular e molecular e atualmente é pós-doutoranda do Laboratório de Neuroproteômica (Unicamp) estudando as bases moleculares do SARS-CoV-2 no sistema nervoso central.
Este texto foi escrito originalmente para o blog EMRC

Os argumentos expressos nos posts deste especial são dos pesquisadores. Dessa forma, os textos foram produzidos a partir de campos de pesquisa científica e atuação profissional dos pesquisadores. Além disso, foi revisado por pares da mesma área técnica-científica da Unicamp. Assim, não, necessariamente, representam a visão da Unicamp e essas opiniões não substituem conselhos médicos.



0 comentário