Transplante de Fezes
Parece* que nascemos mesmo livres, ao menos dos germes. Estéreis ou, como os cientistas gostam de dizer, gnotobióticos. Logo após o nascimento, entretanto, no período neonatal, somos já colonizados. O tipo de colonização é bastante influenciado pelo contato materno mas é, sob alguns aspectos, uniforme. Há mais de cinquenta filotipos de bactérias mas apenas quatro nos adotaram como lar. São eles os Firmicutes, os Bacteroidetes, as Actinobacterias e as Proteobacterias (parece Game of Thrones, né?). Mas, por que só quatro? Essa especificidade sugere uma interação de poderosas forças seletivas que permitiram eliminar algumas e manter outras espécies em co-evolução.
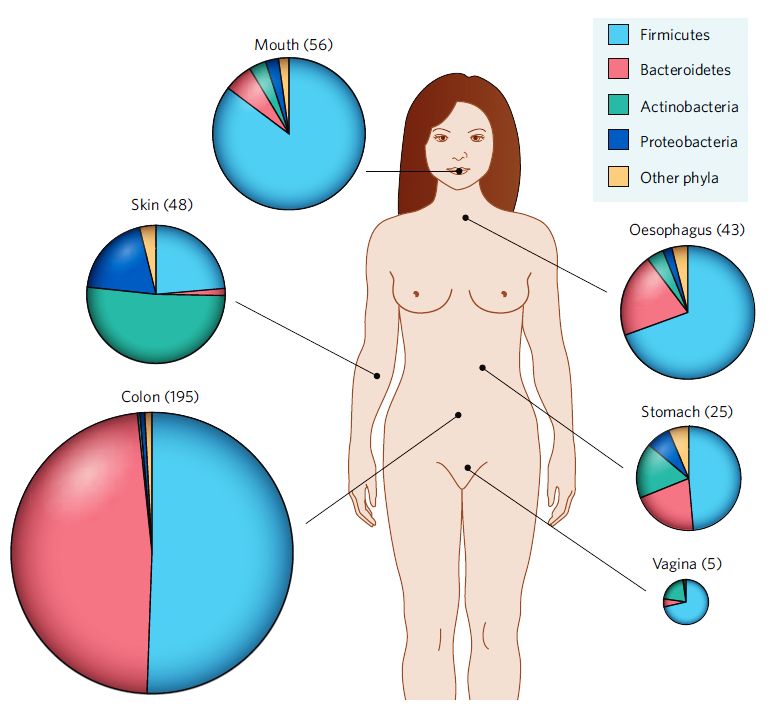
Fig. 1 – Esquema de distribuição dos filos bacterianos em um ser humano saudável. A área de cada setor do gráfico está relacionada ao número de diferentes espécies bactérias do filo no determinado sítio do hospedeiro. (copiado com permissão do Meio de Cultura)
Apesar de seguirmos esse padrão geral, cada ser humano parece ter uma combinação própria de bactérias desses filos, tornando a microbiota quase uma assinatura microbiológica de cada pessoa. As regras que governam a co-existência de humanos e bactérias de acordo com esse modelo ainda não são bem elucidadas, mas o fato é que alguns estudos em animais de laboratório gnotobióticos mostraram que tais bactérias não são fundamentais para o desenvolvimento normal desses bichos. Por outro lado, a gnotobiose não ocorre de forma espontânea na natureza. Então, parece realmente que obtemos alguma vantagem de nos deixar ocupar. No nosso caso específico, a microbiota que nos habita facilita a incorporação de vitaminas e nutrientes, ajuda no desenvolvimento e manutenção da integridade dos tecidos, em especial da mucosa intestinal, além de estimular em muitos aspectos as defesas contra invasores causadores de doenças, para citar alguns exemplos. Um desses invasores tem tirado o sono de médicos e microbiologistas: o Clostridium difficile. Vamos conhecê-lo mais de perto.
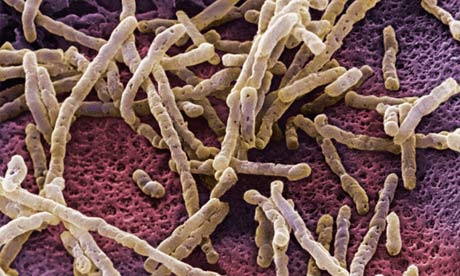
Fig. 2 – Fotografia de microscopia de população de Clostridium difficile no intestino sem microbiota nativa. (Copiado do The Guardian Foto de Dr David Phillips/Getty Images). Clique na foto para ver o original.
O Clostridium difficile é um bacilo (forma de bastão) anaeróbio obrigatório (não utiliza oxigênio), gram-positivo, que faz parte da microbiota intestinal e produz duas toxinas (A e B). A toxina A é uma enterotoxina que causa aumento da permeabilidade intestinal e secreção de fluidos, enquanto a toxina B é uma citotoxina que causa intensa inflamação dos cólons. Por isso, o clostrídio causa uma colite que chamamos de pseudomembranosa devido ao seu aspecto macroscópico à colonoscopia. O Clostridium difficile pode provocar até 20% dos casos de diarreia associada a antibióticos e é uma das causas mais comuns de diarreia adquirida em hospitais, em geral, em pacientes já debilitados o que além de dificultar o tratamento, aumenta o número de complicações. O tratamento para a colite por C. difficile consiste na administração oral de antibióticos (metronidazol ou vancomicina). Além disso, a taxa de recidivas é muito alta (15 a 26% dos pacientes). Nenhum tratamento efetivo contra as recorrências está disponível e o que temos é a prescrição de vancomicina prolongadamente. Isso, além de diminuir progressivamente sua eficácia, pode também ser a causa do problema. O que fazer?

Foi quando alguém teve a brilhante ideia que dá título a esse texto.
Ora, se o problema é um desbalanço na microbiota intestinal, vamos tentar restabelecê-la. Inicialmente, foram tentadas bactérias como os próbióticos (lactobacilos, etc). Não deu certo. Quando se tem pacientes morrendo e não se dispõe de terapias adequadas, a necessidade cria alternativas, muitas vezes desesperadas ou mesmo inusitadas.
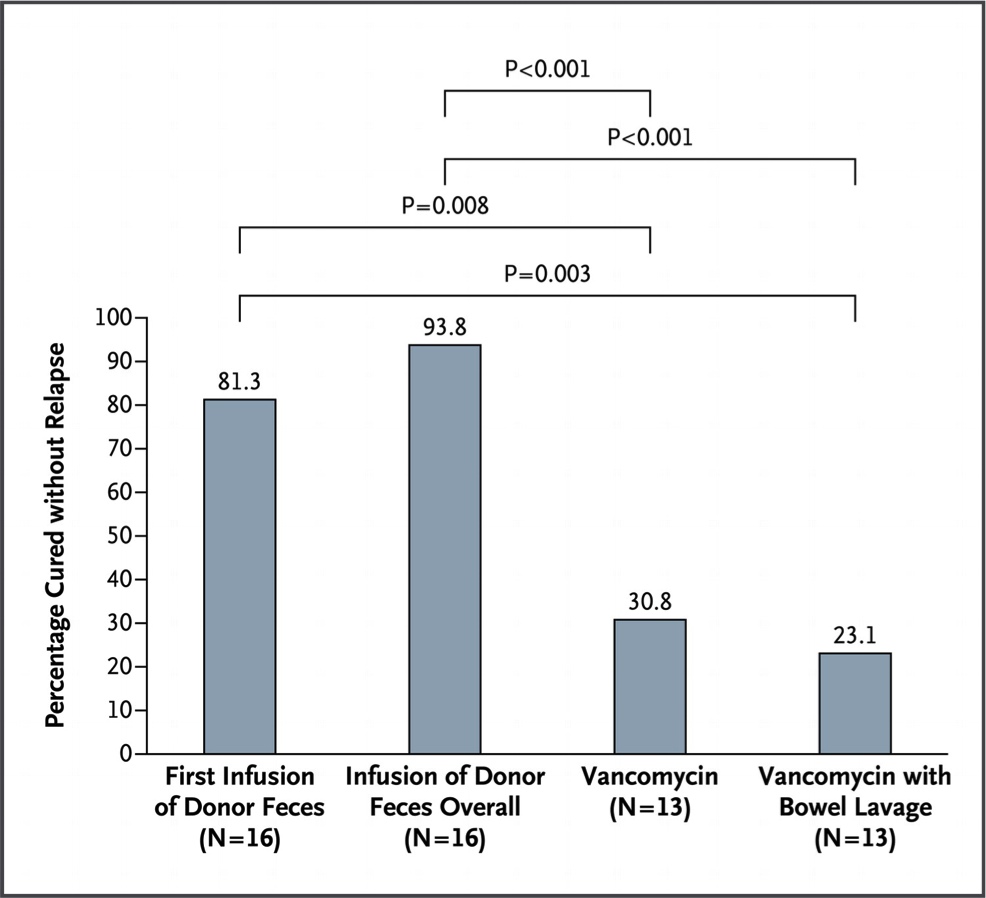
“Por que não passamos as bactérias de um indivíduo saudável para um doente?” – pensou algum médico desesperado. “Sim. Mas como faremos isso?” – respondeu seu amigo pragmático. “Ora, infundimos um lavado de fezes do intestino do saudável para o doente… Simples!”. Foi o que fez o grupo de pesquisadores holandeses liderados por Els van Nood, citados abaixo. Por mais nojento que possa parecer, a coisa funcionou. E muito bem. O estudo teve que ser interrompido em sua análise interina pois, com apenas 43 pacientes randomizados, foi possível demonstrar uma nítida melhora no grupo tratamento com 16 pacientes. Qual tratamento? O intestino dos indivíduos com clostrídio era lavado e após isso, infundia-se, por meio de uma sonda nasogástrica, 500 ml de solução constituída de material fecal de um doador saudável (ver metodologia original no final do texto). Paralelamente a isso, foi tentado o tratamento convencional com vancomicina e ainda, uma mistura dos dois. A figura 3 mostra a taxa de cura de cada tratamento.
Fig. 3. Gráfico mostrando a taxa de cura de acordo com os tratamentos instituídos com as respectivas significâncias (p) de cada grupo comparado com os outros. Para mais explicações, ver o texto.
O primeiro grupo, representado na coluna mais a esquerda, mostra a taxa de cura com uma infusão única. Se isso não resolvesse, era tentada uma nova infusão com fezes de um doador diferente. Esses resultados são agrupados na segunda coluna do gráfico da figura 3. A vancomicina sozinha ou associada às infusões parece realmente ser inferior. Interessante também avaliar a diversidade da microbiota dos pacientes após as infusões.
Fig. 4. Gráfico mostrando a variação da microbiota intestinal nos pacientes antes e após a infusão de fezes, comparando com os doadores de acordo com o índice de recíproco de Simpson. Para mais explicações, ver o texto.
A microbiota intestinal foi avaliada por análise de DNA usando microarray filogenético (Human Intestinal Tract Chip – HITChip) e a diversidade das comunidades bacterianas antes e depois da infusão de fezes usando uma escala chamada de Simpson’s Reciprocal Index of Diversity, que vai de 1 a 250, com os maiores valores indicando maior diversidade. É nítida a mudança após a infusão, ficando os pacientes com uma microbiota tão diversa quanto a dos doadores.
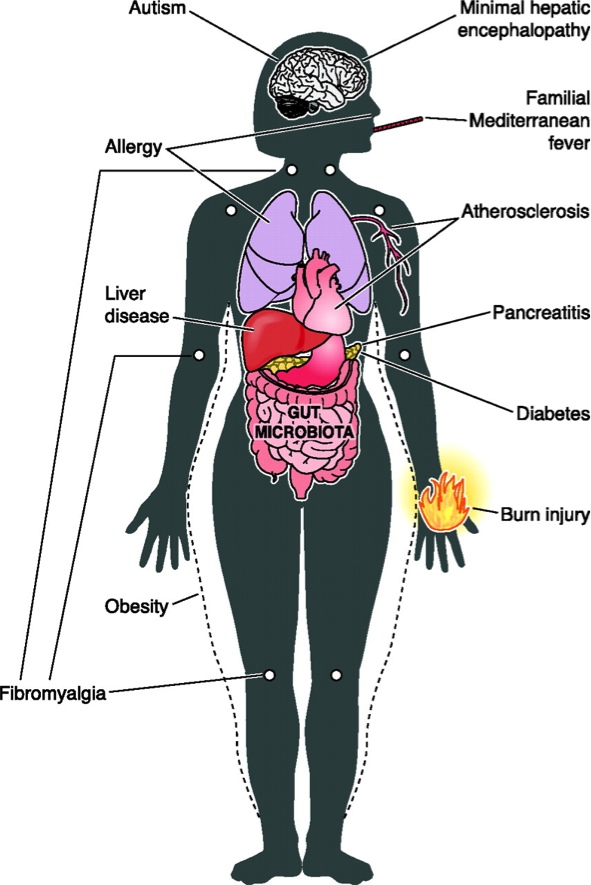
A conclusão é que o tal transplante de fezes funciona para o tratamento de infecções recorrentes pelo Clostridium difficile. Dito isto, podemos começar a imaginar algumas coisas. Muitas afecções atuais, que vão desde a obesidade até doenças cardíacas passando por fibromialgia, pancreatite e autismo, estão sendo atribuídas a alterações da microbiota (figura 5).
Fig. 5 – Esquema de possiveis doenças e/ou complicações associadas a alterações da microbiota intestinal. Clique na foto para ver o original.
Será que os futuros tratamentos vão ser…? Sei lá. Melhor nem pensar… Espero que alguém imagine uma cápsula deglutível que nos traga colonizadores saudáveis e nos livre de tais procedimentos pouco aprazíveis. Seria o caso de instituirmos um tipo de microhiperneocolonialismo do bem? Sim, porque a abordagem convencional de partir pra porrada e dar “veneno” para as bactérias, dividindo-as entre boas e más, parece não surtir mais efeito (como em tudo, aliás).
*Atualizado em 23/06/2013
Referências
Blaser, M., & Falkow, S. (2009). What are the consequences of the disappearing human microbiota? Nature Reviews Microbiology, 7 (12), 887-894 DOI: 10.1038/nrmicro2245
van Nood, E., Vrieze, A., Nieuwdorp, M., Fuentes, S., Zoetendal, E., de Vos, W., Visser, C., Kuijper, E., Bartelsman, J., Tijssen, J., Speelman, P., Dijkgraaf, M., & Keller, J. (2013). Duodenal Infusion of Donor Feces for Recurrent New England Journal of Medicine, 368 (5), 407-415 DOI:10.1056/NEJMoa1205037
Apêndice
Infusion of Donor Feces – methodology
Donors (>60 years of age) were volunteers who were initially screened using a questionnaire addressing risk factors for potentially transmissible diseases. Donor feces were screened for parasites (including Blastocystis hominis and Dientamoeba fragilis), C. difficile, and enteropathogenic bacteria. Blood was screened for antibodies to HIV; human T-cell lymphotropic virus types 1 and 2; hepatitis A, B, and C; cytomegalovirus; Epstein–Barr virus; Treponema pallidum; Strongyloides stercoralis; and Entamoeba histolytica. A donor pool was created, and screening was repeated every 4 months. Before donation, another questionnaire was used to screen for recent illnesses.
Feces were collected by the donor on the day of infusion and immediately transported to the hospital. Feces were diluted with 500 ml of sterile saline (0.9%). This solution was stirred, and the supernatant strained and poured in a sterile bottle. Within 6 hours after collection of feces by the donor, the solution was infused through a nasoduodenal tube (2 to 3 minutes per 50 ml). The tube was removed 30 minutes after the infusion, and patients were monitored for 2 hours. For patients who had been admitted at referring hospitals, the donor-feces solution was produced at the study center and immediately transported and infused by a study physician.