DEK – Doença
 O dicionário etimológico do Karl (DEK) chega à Letra D. Os verbetes precedentes podem ser vistos em A, B, C.
O dicionário etimológico do Karl (DEK) chega à Letra D. Os verbetes precedentes podem ser vistos em A, B, C.
A letra D tem vários descritores do padecimento físico humano (e também de animais) além de doença, como por exemplo, desordem, distúrbio, disfunção e desarranjo, além dos conhecidos moléstia, mal, enfermidade e transtorno. Doença vem do latim dolentia que quer dizer sofrimento e originou indolente e a própria dolência. Existe também, em latim, a palavra morbus com o significado mesmo de doença, em geral utilizada para nomeá-las, a mais conhecida sendo Morbus Gallicus (quero ver quem sabe essa!). A essa altura, já tem gente perguntando, “mas e em grego não tem nada?” Tem. Em grego, existe a palavra nósos (νόσος) que também quer dizer doença e é usada nos termos nosologia, nosocômio, entidade nosológica para descrever uma classificação de doenças, hospital e a doença em si, respectivamente.
Entretanto, pelo menos do ponto de vista médico, os campos semânticos de todos esses termos não são exatamente iguais. Essa diferenciação fica ainda mais clara em inglês. As palavras disease, sickness, illness têm significados diferentes. Disease é o alvo ontológico do médico. Vem de des- “sem, à parte de” + aise (ease) “bem, calmo”. Por disease, entende-se o desarranjo anatômico, bioquímico, genético ou psicológico cujas consequências, modos de identificação e tratamento, lemos nos tratados de medicina. O termo disease (assim como doença) é bastante ambíguo e existem várias teorias que tentam generalizar o conceito de forma a operacionalizá-lo, o que não é fácil. Illness é o que o paciente apresenta tendo uma disease ou desordem-alvo, exibindo sintomas (alterações que ele ou ela mesmo sente) ou sinais (alterações que o médico percebe por meio do exame clínico). Há ainda a sickness ou predicament que são as perspectivas sociais, psicológicas e/ou econômicas que o paciente apresenta por estar com a disease. Em português, essa diferenciação não foi tão bem marcada e costumamos ainda usar os termos indistintamente.
Por essas definições, temos que o médico deve focar na illness para identificar a disease com um olho no predicament. Mais formalmente, como colocou Sackett, o diagnóstico é “um esforço em reconhecer a classe ou grupo ao qual a illness do paciente pertence de modo que, baseado em nossa experiência prévia, nossos atos subsequentes possam maximizar sua saúde.”
Referências Bibliográficas
1. Taylor, DC. The components of sickness: Disease, illness and predicaments. Lancet, 1979;2:1008-1010.
2. Sackett, DL et al. Clinical Epidemiology. 2nd Ed.

Acupuntura, Lombalgia e o Modo de Pensar do Médico
 Um artigo do New England me chamou a atenção depois que Dráuzio Varella escreveu sobre ele na Folha de hoje. O resumo do Dráuzio está perfeito e o recomendo aos leitores que não quiserem ler o resumo em inglês do original.
Um artigo do New England me chamou a atenção depois que Dráuzio Varella escreveu sobre ele na Folha de hoje. O resumo do Dráuzio está perfeito e o recomendo aos leitores que não quiserem ler o resumo em inglês do original.
O artigo comenta o que muitos já sabiam: coletâneas de casuísticas de vários autores quando analisadas em conjunto por meio de ferramentas estatísticas apropriadas – o que chamamos de metanálise – não mostram diferenças entre acupuntura “real”, aquela aplicada aos meridianos corretos visando equilibrar o qi do paciente, e a “falsa”, uma que ou aplica as agulhas em pontos errados, ou não as aplica. Ou seja, em que pesem alguns achados de scans perfusionais mostrando ativação de regiões diferentes conforme os pontos utilizados, a verdade é que, sob o ponto de vista clínico, isso não faz diferença nenhuma.
NO ENTRETANTO (como diria um professor meu!), escreve Dráuzio “Apesar de tudo, tanto a ‘verdadeira’ quanto a ‘falsa’ melhoraram os resultados do tratamento convencional com anti-inflamatórios e fisioterapia. Um estudo alemão dividiu ao acaso 1.162 pacientes em três grupos: tratamento com anti-inflamatórios e fisioterapia, acupuntura ‘verdadeira’ ou acupuntura ‘falsa’. Depois de seis meses, os índices de resposta da acupuntura ‘verdadeira’ foram iguais aos da ‘falsa’, porém superiores aos do tratamento convencional.”
Do artigo: o Colégio Americano de Medicina e a Sociedade Americana de Dor recomendam aos clínicos que considerem a acupuntura como possível opção de tratamento para pacientes com lombalgia que não conseguiram melhora com cuidados convencionais. A Sociedade Americana de Coluna incluiu recentemente que a acupuntura provê alívio mais rápido que tratamentos utilizados sem ela. E finalmente, o U.K. National Institute for Health and Clinical Excellence (deixei o nome em inglês propositalmente) recomenda a acupuntura como tratamento possível para lombalgia; isso no Reino Unido onde as pessoas se “suicidam” com medicamentos homeopáticos.
Como alguma sociedade médica pode recomendar um tratamento que não tem base científica? Como os médicos podem ainda aceitar como válido um tipo de terapia que não tem fundamentação teórica e, nem de longe, é a melhor evidência possível para o tratamento de uma lombalgia? Talvez a resposta esteja na forma como o médico encara a ciência que dá base a sua prática. Seu compromisso é com o paciente. A pergunta é se isso basta.
Referências Bibliográficas
1. Acupuncture for Chronic Low Back Pain. Brian M. Berman, M.D., Helene H. Langevin, M.D., Claudia M. Witt, M.D., M.B.A. and Ronald Dubner, D.D.S., Ph.D.N Engl J Med 2010; 363:454-461.July 29, 2010. De onde tirei a figura acima.
PS. Não tenho nenhum conflito de interesse sobre o assunto. Não pratico ou defendo acupuntura e também não entendo nada do procedimento em si. Mas acho que esse exemplo é muito bom para entender os processos de cura e tratamento e evita uma visão cientificista da medicina que está no extremo oposto de outra visão ruim da profissão, o charlatanismo.

Fumar e o Vício da Morte
 “A fumaça contém toda uma estética do efêmero, como as bolhas de sabão, embora aquela, ao contrário destas, excite também o paladar. Temo que, ao fim e ao cabo, tudo vá acabar em câncer; mas é um medo longínquo ainda, mera possibilidade. Não importa. Sem querer ser perverso, a própria idéia de que embrulhado neste prazer há um impulso de morte, de finitude, apenas o acentua mais, dá-lhe profundidade e textura. Se morri um pouco agora à noite, foi uma boa morte. Bela.”
“A fumaça contém toda uma estética do efêmero, como as bolhas de sabão, embora aquela, ao contrário destas, excite também o paladar. Temo que, ao fim e ao cabo, tudo vá acabar em câncer; mas é um medo longínquo ainda, mera possibilidade. Não importa. Sem querer ser perverso, a própria idéia de que embrulhado neste prazer há um impulso de morte, de finitude, apenas o acentua mais, dá-lhe profundidade e textura. Se morri um pouco agora à noite, foi uma boa morte. Bela.”
Outro dia, escrevi um post onde deixei umas coisas a discutir e aqui as retomo, ao menos em parte. A pergunta é: “seria o médico um aconselhador crônico do paciente do tipo ‘não fume’, ‘não beba’, ‘faça sexo seguro’; ou o médico seria alguém para nos tirar de enrascadas ético-morais com repercussões orgânicas nas quais nos metemos irremediavelmente pelo puro fato de vivermos?”
Sou contra a ideia do médico como um tirano comportamental, cheio de conselhos e ordens, impositor de normas de conduta. Também não acho correta a postura do médico permissivo, que acaba por estimular o paciente a cometer certos “delitos” contra sua própria saúde. São sintomáticas as recomendações de sociedades médicas que têm aconselhado os médicos a não estimular o consumo de vinho com objetivo de diminuição do risco cardiovascular. Entretanto, a prática nos obriga a tomar decisões, nem sempre as que os livros e consensos recomendam.
Antônio é um engenheiro de uma grande multinacional do setor tecnológico. Tem 60 anos e esclerose lateral amiotrófica. Tem enormes dificuldades para andar e realizar tarefas simples do dia-a-dia. A doença o obriga a usar quase que constantemente um dispositivo de ventilação mecânica que insufla seus pulmões por meio de uma máscara nasal. Antônio está de tal forma adaptado ao dispositivo que consegue trabalhar em casa, tendo todo o apoio da empresa. Aprendeu a falar usando o aparelho, a comer e até, a fazer amor! Com tanta comodidade, ele não se entusiasmou a parar de fumar. No ano passado, teve um infarto agudo do miocárdio. Sua família tem uma predisposição enorme à doença da artéria coronária e com ele não foi diferente. Após a internação na qual colocou um stent em uma das artérias do coração, eu dei um “chega-prá-lá”. Aleguei que não bastasse o diagnóstico neurológico que o obrigava a usar um aparelho de ventilação a maior parte do dia, acabara de ter um infarto. Nenhum ser humano racional continuaria fumando depois disso. A esposa concordou comigo e, após muita pressão, ele resolveu parar com o vício. Mais ou menos…
As consultas seguintes foram muito ruins. Ele chegou a dizer que sua vida acabara. Eu perguntei como alguém poderia basear a vida inteira em um bastão de nicotina. Ele disse que eu não entenderia. Eu apelei para a estatística e para a esposa… Passado um par de meses, sua mulher me liga. “Está muito deprimido. Nunca o vi assim. E se deixássemos que fumasse uns dois ou três…”
É a hora de reler o excerto acima e, como lição de casa, meditar sobre os termos “boa morte”, “bela (morte)”. Meditar sobre o que é o trágico na existência humana e porque essas coisas dão textura e profundidade a certos tipos de sensação que a cognição de nosso sistema nervoso – nossa melhor ferramenta de sobreviver, testada em milênios e milênios de luta feroz – insiste em chamar de prazer…

Ácidos, Bases e UTI V
Chegamos ao final dessa longa série que se iniciou aqui. Nesse post veremos que o estrago causado pela epidemia de poliomielite na década de 50 reverteu em tecnologia e conceitos médicos amplamente utilizados hoje. Veremos como um passo simples de um médico, associando tecnologia, bom-senso e novos conceitos, pôde mudar a forma de todos os médicos ver determinados tipos de paciente.
A EPIDEMIA DE POLIOMIELITE DOS ANOS 50 – O DESENVOLVIMENTO DO ELETRODO DE pH
Poliomielite. A palavra vem de Polios, cinza e Myelos, medula espinhal. As palavras provenientes do grego batizaram uma das mais temidas doenças da Humanidade. Hoje, Poliomielite ou simplesmente, Pólio. A Pólio foi a doença que teve a mais decisiva e triste participação na História do Equilíbrio Ácido-Base, provocando o surgimento das Unidades de Terapia Intensiva e da própria Ventilação Mecânica como ciência. Seu nome descreve seu alvo predileto: causa destruição completa dos neurônios da porção anterior da substância cinzenta da medula. Sua complicação mais temida é a paralisia dos músculos respiratórios. Os pacientes desenvolvem respiração rápida e superficial, ficando plenamente conscientes até não suportarem mais o comprometimento de suas funções vitais e morrerem lentamente. Com a paralisia do diafragma e da musculatura intercostal, o tórax permanece quase completamente imóvel. O uso da musculatura acessória do pescoço confere ao paciente um aspecto dramático, de extremo sofrimento e sufocação. A Pólio era endêmica nas décadas de 40 e 50 na Europa, nos Estados Unidos e no Brasil (para interessante história da pólio no Brasil e da epidemia de 1953 no Rio de Janeiro, ver Campos), causando pequenos surtos em locais isolados, acometendo na sua maioria, crianças menores que 5 anos, com raras complicações respiratórias, mas com as seqüelas motoras conhecidas. Em Copenhagen, a epidemia de Pólio do final do verão de 1952, pegou de surpresa o sistema de saúde e o Blegdanhospitalet da capital dinamarquesa pelo número de casos, pela faixa etária acometida e pelos casos de paralisia bulbar que causava.
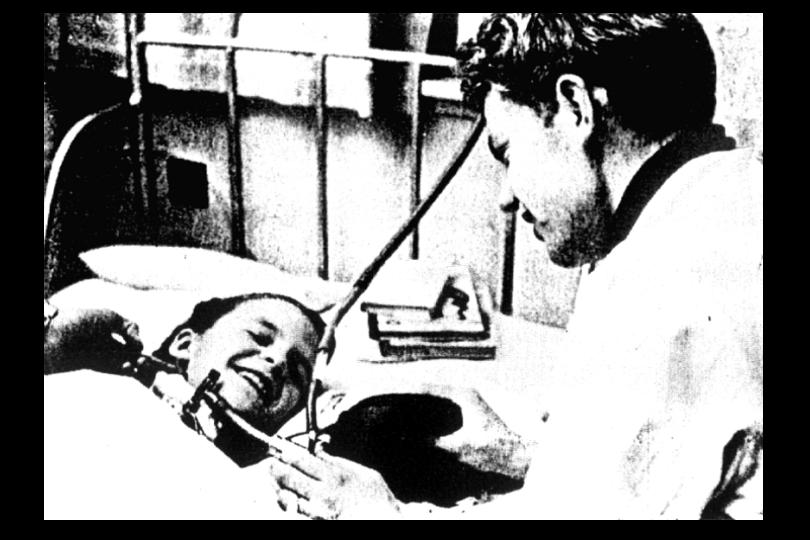
Dos 31 casos que deram entrada no pronto-socorro, 27 haviam morrido, grande parte, nos três primeiros dias da doença. A maioria era de crianças entre 5 e 9 anos de idade. A principal causa de morte eram complicações respiratórias. Totalmente desesperada, a equipe do professor Henry Cai Alexander LASSEN (1900-1974) solicitou uma avaliação de Björn IBSEN (1915-2007)(foto ao lado), anestesista do centro cirúrgico do Rigshospitalet, no dia 25 de Agosto de 1952. Lassen sabia que o jovem Ibsen tinha idéias não convencionais sobre a abordagem desses pacientes aprendidas em sua residência de anestesiologia em Boston. Ibsen então, analisou o resultado de 4 necrópsias de pacientes mortos no dia anterior, inclusive a de um garoto de 12 anos, cujo pulmão não se revelara tão comprometido. Seus achados não justificavam o fato de não se conseguir ventilá-lo no “pulmão de aço” (foto abaixo), um ventilador com pressão negativa, única forma de ventilação mecânica da época. As dosagens sangüíneas revelavam sempre um conteúdo aumentado de CO2 total, usado como análogo do bicarbonato que utilizamos hoje. Isso ocorria porque o único método disponível para a realização dessas dosagens era o método de Van Slyke. Por quase meio século Donald D. Van Slyke (1883-1971) do Instituto Rockfeller de Nova Iorque, dominou a teoria e os métodos sobre a química do sangue. Seu aparelho media o conteúdo total de CO2 ou o bicarbonato que ele chamava de BHCO3 em um pH conhecido de 7,4, pois o pH sanguíneo tinha enormes dificuldades técnicas para ser medido e não era um procedimento rotineiro. Isso, inicialmente, levou os médicos a pensar que os pacientes sofriam de algum tipo de “alcalose” desconhecida até então. A 32a paciente, uma menina de 12 anos chamada Vivi, com quadro respiratório deteriorando rapidamente, foi a prova de fogo para que Ibsen pudesse demonstrar suas idéias. Ele reconhecia o quadro clínico de doença como sendo semelhante aos efeitos do curare e sugeriu traqueostomia e ventilação mecânica. Entretanto, todas as tentativas de ventilá-la no “pulmão de aço” foram em vão. Ela ficava cianótica e começava a “brigar” com o ventilador. Havia um aparelho, o Carbovisor Brinkman que, funcionando como um capnógrafo (aparelho que mede o CO2 expirado), permitia a leitura por infravermelho, dos níveis de CO2 do paciente, mas tinha o inconveniente de necessitar ser instalado em um dos brônquios principais. Feito isso, Ibsen pôde demonstrar que a excreção de CO2 da paciente estava muito aumentada e crescia ainda mais quando colocada no “pulmão de aço”. Isso obrigou Ibsen, a mantê-la sob ventilação com bolsa-válvula (“ambu”) que permitia pressão positiva realizada
manualmente. Logo, o número de médicos e funcionários não era suficiente para ventilar todos os pacientes 24 horas por dia. Foram chamados os estudantes de Medicina e finalmente a população da cidade para ajudar a comprimir bolsas de borracha e insuflar manualmente os pulmões de centenas de pacientes. No pico da epidemia, aproximadamente 60 pacientes por dia davam entrada no hospital, que teve seus 500 leitos, todos recrutados para Pólio. Foi conveniente reunir os pacientes mais graves, com muita secreção e os candidatos à ventilação com pressão positiva em grande salões que ficaram conhecidos como unidades de cuidados intensivos, principalmente em função da ventilação mecânica. Haviam plantonistas cirurgiões otorrinolaringológicos, enfermeiras, fisioterapeutas e anestesistas 24 horas por dia. Os doentes foram divididos em “secos” e “molhados” (dry e wet) conforme a aparência de suas secreções. Isso era, segundo Ibsen, o determinante principal de sua adaptação ao “pulmão de aço” (secos) ou se havia necessidade de pressão positiva (molhados). Devido ao seu treinamento, Ibsen pôde organizar frente a uma catástrofe social, o que hoje conhecemos como unidades de terapia intensiva. Devemos considerar portanto, Björn Ibsen como o criador da Terapia Intensiva como especialidade, lembrando que isso se confunde com o aparecimento da ventilação mecânica como medida de suporte, fora do ambiente do centro cirúrgico. Quando Ibsen, ao avaliar uma menina com insuficiência respiratória, interpretou corretamente as alterações dos gases sangüíneos e a compensação do organismo na tentativa de corrigir essas alterações, tinha sobre seus ombros 118 anos de investigação científica árdua, que ele trouxe à tona nos segundos em que tomou sua decisão. Seu tratamento considerado agressivo, revelou-se salvador de inúmeras vidas. Esse comportamento talvez seja o que caracteriza de forma mais completa a profissão de médico. Fortemente embasada em conhecimentos científicos, a Medicina não pode deixar nunca de ser a profissão de cuidar do ser humano enfermo. A Equação de Henderson-Hasselbalch, filha legítima da Físico-Química, encaixava-se perfeitamente a essa nova mentalidade. Faltava, entretanto, tecnologia para dosar os componente
s da equação.

Poul Bjordahl Astrup 1915-2000
A partir da epidemia de Pólio, passou-se a ter um grande interesse em dosar os gases sangüineos, bem como o pH. O diretor do laboratório clínico do Blegdanhospitalet chamava-se Poul Björdahl ASTRUP (1915-2000)(foto ao lado) do qual falaremos mais tarde, mas que foi quem possibilitou grandes avanços, pois percebeu que era necessário dosar o pH mais rapidamente para orientar os estudantes de como conduzir a ventilação manual dos pacientes. As pesquisas que já vinham sendo conduzidas desde então ganharam grande impulso. A evolução tecnológica dos eletrodos dos gases sanguíneos foge dos objetivos deste post e, por esta razão, passaremos a falar apenas do desenvolvimento dos eletrodos utilizados hoje, na gasometria moderna, omitindo as dosagens realizadas de outras, muitas vezes, extremamente engenhosas, maneiras. O pH já vinha sendo dosado com certa precisão desde Sörensen. Várias publicações se sucederam com metodologias para sua dosagem. Depois dos estudos de Hasselbalch, vários grupos de pesquisa passaram a se interessar pelo equilíbrio ácido-base do sangue dos seres vivos e as melhorias tecnológicas permitiram resultados cada vez mais precisos. Em 1906, CREMER notou que uma fina membrana de vidro se comportava como se fosse permeável aos íons hidrogênio. A membrana de vidro desenvolvia um potencial dependendo do pH através dela. Em 1925, KERRIDGE converteu essa observação no primeiro eletrodo de vidro para medir pH e o primeiro eletrodo de pH comercialmente disponível foi produzido em 1933, sem despertar a atenção da comunidade médica até a epidemia de pólio.
“Da experiência em diagnosticar e tratar a Cólera, os cientistas médicos aprenderam balanço hidroeletrolítico. Da Diabetes, o balanço ácido-base. De maneira similar, das necessidades para o tratamento da Pólio vieram a ventilação mecânica e as medidas da tensão de gás carbônico (pCO2).” Assim começa o segundo capítulo da série History of Blood Gases Analysis de John SEVERINGHAUS. Quando a relação entre o pH, pCO2 e CO2 total foi esclarecida pela equação de Henderson-Hasselbalch, tornou-se possível determinar o pCO2 pela medida do pH e do conteúdo de CO2. Tecnicamente, isso era uma tarefa difícil porque o oxigênio tinha que ser totalmente removido da amostra, além do que o pK exato do ácido carbônico deveria ser conhecido para as condições e temperatura in vivo. Mas os trabalhos de Ole SIGGAARD-ANDERSEN e Poul ASTRUP, bem como os de Severinghaus, ajudaram a suplantar essas dificuldades e as gasometrias da época tinham medidos o pH e o conteúdo de CO2 e, através da equação de Henderson-Hasselbalch, calculada a pCO2. O cuidado com os tampões, temperatura, contaminação dos eletrodos dificultava demais a avaliação clínica das gasometrias. No outono de 1953, Richard STOW, um físico especializado em medidas de CO2 no ar expirado, chegava a Ohio como o único não-clínico de uma enorme equipe de reabilitação física do hospital universitário. O número de pessoas com acometimento respiratório pela Pólio era muito grande e as dependências do local viviam lotadas o ano todo. Ele observou como era difícil para os clínicos ajustar o nível dos gases sangüineos dos pacientes que necessitavam ventilação artificial. Pensou que seria muito mais fácil medir diretamente a pCO2 do que calculá-la de maneira indireta. Foi associando dois eletrodos, um eletrodo de pH e conseguindo isolar outro de prova, que Stow apresentou seu eletrodo de pCO2 em um congresso em 1954 e na forma de artigo em 1957. Bradley e Severinghaus melhoraram o desempenho do eletrodo e estabilizaram-no com bicarbonato, associando-o ao eletrodo de O2 de Clark. Em 13 de Maio de 1958, um artigo intitulado Electrodes for Blood PO2 and PCO2 Determination foi enviado ao Journal of Applied Physiology e publicado em Novembro do mesmo ano. Logo que Severinghaus chegou a San Francisco, encontrou o engenheiro Forrest BIRD, criador da série Bird de ventiladores pneumáticos, e pediu uma sugestão de quem poderia fabricar o aparelho de
gasometria. Bird sugeriu a National Welding Company, que estava fabricando seus aparelhos, e o eletrodo começou a ser comercializado. Interessante notar, que dois alemães também desenvolveram um eletrodo de CO2 na mesma época, basicamente com os mesmos princípios de Stow: São eles Karl GERTZ e Hans LOESCHCKE de Göttingen, não por acaso, cidade onde trabalhava Nernst, publicando seus estudos em 1958. Nesse mesmo ano, a Yellow Springs Instruments Company começou a comercializar um aparelho para medir a PO2 e o pH. Severinghaus e Bradley modificaram o aparelho incluindo o eletrodo de CO2 nele. Assim, começou a era da monitorização dos gases sangüineos. A partir dessa época, a equação de Henderson-Hasselbalch passou a ser utilizada, não mais para calcular a pCO2, mas para calcular o bicarbonato, tal como fazemos hoje. O aparelho de gasometria moderno dosa diretamente do sangue o pH, a pO2 e a pCO2. Todas as outras variáveis são calculadas a partir dessas, por nomogramas que nada mais são que tabelas tiradas da equação de Henderson-Hasselbalch. Como o CO2 total era uma variável com a qual os clínicos acostumaram-se a trabalhar, foi mantida na gasometria moderna. Agora é, entretanto, derivada da dosagem de pCO2, não havendo mais sentido em utilizá-la, visto que pode causar confusão em algumas situações (ver acima, caso da Pólio). Assim, depois de mais de 120 anos de história, a gasometria incorporou-se a prática clínica. É interessante, notar que as unidades de terapia intensiva, os ventiladores mecânicos e a própria gasometria como ferramenta diagnóstica, surgiram quase que simultaneamente para os médicos. A gasometria propriamente dita e sua interpretação baseada na equação de Henderson-Hasselbalch, têm pouco mais de 50 anos de história.
Observações e Bibliografia
 1. Para obituários e biografia de Bjorn Aagen Ibsen, ver em português aqui e em inglês, aqui. O discurso de homenagem da sociedade portuguesa de anestesia tem alguns erros (também cometidos por outros artigos que vi), o principal deles é o nome do chefe do Bl
1. Para obituários e biografia de Bjorn Aagen Ibsen, ver em português aqui e em inglês, aqui. O discurso de homenagem da sociedade portuguesa de anestesia tem alguns erros (também cometidos por outros artigos que vi), o principal deles é o nome do chefe do Bl
egdam, Henry Cai Alexander (e não Hans Christian) Lassen.
2. O Blegdamhospitalet foi demolido na década de 1970 para a construção do Instituto Panum. O hospital foi construído entre 1878-1880 por William Fried Erichsen e reformado pelo arquiteto Ludvig Fenger. A escultura do portal de entrada, que retrata crianças protegidas por Athena de Vilhelm Bissen (figura ao lado), está agora no Museu da Cidade.
3. A foto acima (estudante de medicina ventilando uma menina traqueostomizada) virou capa de um interessante livro que, pelo que vi, ainda não tem tradução em inglês (nem em português).
4. Severinghaus JW, Astrup PB. History of blood gas analysis. Int Anesthesiol Clin 25:1-224, 1987.
5. Tentei fazer essa série de posts para homenagear o aniversário de 3 anos da morte de Bjorn Ibsen no dia 7 de Agosto. Entretanto, o trabalho foi muito grande e acabei por não dar conta de tudo, mesmo utilizando textos que já tinha escrito para outros fins. De qualquer forma, o dia 7 de Agosto deveria ser o dia mundial da terapia intensiva em homenagem a esse homem de visão e dedicação inigualáveis. Fica então, esse humilde tributo a Bjorn Ibsen, o idealizador das unidades de terapia intensiva que tantas vidas têm salvo ao redor do mundo.

Lógica do Dia dos Pais
Filho (11 anos): Se eu multiplicar um número par por outro número par o resultado é sempre par?
Pai (um monte de anos): Sim.
Filho: E se eu multiplicar um número impar por outro número impar, o resultado vai ser sempre impar?
Pai: Vai.(onde esse moleque quer chegar?)
Filho: Mas se eu multiplicar um número impar por outro número par o resultado é um número par também, não é?
Pai: Ahn sim, filho, e daí?
Filho: Então já sei.
Pai: O quê?!!(pelamor)
Filho: Tem mais número par do que impar!
Pai: …?!!!
FELIZ DIA DOS PAIS

Ácidos, Bases e UTI IV
Chegamos ao quarto post da série que se iniciou aqui. Estamos no início do século XX. Muitos autores marcam esse período como sendo o início da medicina moderna, tanto pela mudança da racionalidade médica como pela influência crescente da tecnologia na profissão. Aqui veremos o trabalho dois autores de Boston e Copenhagen e o consequente surgimento da equação de Henderson-Hasselbalch, base para o entendimento dos distúrbios ácido-base. Esse casamento iria terminar na lua-de-mel, mas essa é outra história…
A PRIMEIRA APLICAÇÃO DIRETA DA FÍSICO-QUÍMICA EM MEDICINA – O TRABALHO DE L. J. HENDERSON
 Lawrence Joseph HENDERSON (1878-1942) terminou a faculdade de Medicina de Harvard já sem a intenção de se tornar médico. Pelo contrário, tinha interesse em variados ramos da Ciência e conhecimentos suficientes para aplicá-los a sua área de atuação profissional, o que hoje conhecemos como Bioquímica. Foi professor de Química Biológica na Harvard por muitos anos, mas também integrou outras universidades como professor convidado em Paris, Yale, Berlin e na Califórnia. A partir de 1906, Henderson começa a publicar seus estudos. O ano de 1908 foi especialmente importante em função de duas de suas publicações:”The Relation between the Strengths of Acids and their Capacity to Preserve Neutrality” e “The Theory of Neutrality Regulation in the Animal Organism” ambas no American Journal of Physiology. Seu principal objeto de estudo eram os tampões, especialmente o tampão bicarbonato/ácido carbônico. A ebulição dos conceitos darwinianos e sua fascinação pelo funcionamento do tampão bicarbonato, cuja existência ele chegou a atribuir a um possível “dom” do mundo inorgânico para a vida, o levaram a publicar em 1912, um livro polêmico intitulado “The Fitness of Environment” cujo esclarecedor subtítulo era “Um questionamento sobre a significância biológica das propriedades de matéria” em uma tentativa de atrelar tendências vitalistas às idéias de Darwin. A idéia principal do livro é a de que, se por um lado, os seres vivos eram “forçados” a se adaptarem ao meio ambiente, este último também se mostrava “propenso” a evoluir os seres vivos, usando como argumento uma série formidável do que chamou de “coincidências”. Henderson publicou esse livro quando tinha 34 anos e é nítido o incômodo que a Teoria da Evolução lhe causou. Sua inquietação entretanto, se traduz em um profundo conhecimento de Química, Biologia, Geologia e Filosofia da Ciência, além de uma argumentação belíssima, conduzida de forma cadenciada, quase morosa, como dificilmente se vê nos livros atuais. Publicou sua principal obra, entretanto, saiu em 1928 intitulada The Blood – A Study in General Physiology. Esse livro de 397 páginas, é a primeira tentativa cientificamente séria de aproximar os conceitos da Físico-Química de van’t Hoff à fisiologia dos seres vivos de Claude BERNARD. A compreensão que Henderson adquiriu instituindo uma visão físico-química dos fenômenos fisiológicos do sangue foi tão ampla que ele mesmo percebeu as limitações de suas aproximações. Para ampliar seu entendimento, ao menos teórico, do problema, Henderson talvez tenha sido o primeiro autor biomédico a propor uma modelagem matemática da fisiologia do sangue através de um modelo de múltiplas variáveis descrito pelo sócio-economista PARETO com propósitos totalmente diversos (Traté de Sociologie Générale – Lausanne et Paris, 1919), algo bastante avançado e inédito em 1928. Abaixo transcrevo, em tradução livre, a opinião de Henderson a respeito do que hoje podemos chamar de Fisiopatologia, área do conhecimento médico que sem dúvida, ele ajudou a fundar: “Segundo as idéias de PASTEUR, um vírus específico deveria ser relacionado como a causa de toda infecção e este ponto de vista estrito permaneceu durante todo o período de ativas descobertas de microorganismos novos. Esta maneira de entender parece ser a correta, mas sua generalização faz perder de vista a característica orgânica da doença e sua interdependência de todas as variáveis que entram em jogo em um estado patológico. Esta concepção toca em um dos principais pontos de desacordo entre os homens de laboratório e os clínicos (…)”. Henderson se refere aqui às diferentes teorias patológicas, muito debatidas à época: a visão “ontológica” e a “fisiopatológica” da doença. Principalmente depois de Pasteur, a ideia de que a doença é algo (ontos) que “incorpora-se” ao paciente ficou bastante popular. Os “fisiopatologistas”, capitaneados pelo alemão Rudolf Virchow, pensavam a doença como um desvio da fisiologia normal e Henderson se inclui entre eles, como podemos ver na continuação do fragmento: “Podemos acreditar que logo a fisiologia patológica, considerada como o estudo da interdependência dessas numerosas variáveis, se apresentará sob a forma que corresponde, desde há muito tempo, às necessidades dos clínicos. É pouco provável que tais estudos sejam rigorosamente exatos, porque eles implicarão necessariamente em um certo número de aproximações, por isso a intuição será a base (para sua aplicação) na Medicina, como já tem sido desde o tempo de Hipócrates. Mas a Ciência e a intuição aproximar-se-ão, pouco a pouco…” Reconhecendo as imperfeições e limitações desse tipo de abordagem, Henderson trabalhou duro para minimizá-las. Sob essa atmosfera, desenvolve a ideia de que o sangue é um sistema físico-químico na mais pura acepção do recém-introduzido conceito de Físico-Química e, mais diretamente ligado ao nosso interesse, estabelece os princípios do Equilíbrio Ácido-Base. Ao publicar em alemão, uma síntese de seus artigos de 1908 (ver acima), Henderson usou a expressão gleichgewicht, que pode ser traduzida como equilíbrio: (Das Gleichgewicht zwischen Säuren und Basen im tierischen Organismus – Ergebn. Physiol. 8: 254-325, 1909). Por isso, atribui-se a ele a criação da expressão Equilíbrio Ácido-Base em 1909. Como vimos, o ácido carbônico foi o principal objeto de estudo de Henderson e ele foi, sem dúvida, influenciado por autores do século anterior. De fato, em 1831 O’SHAUGHNESSY identificou a perda de “carbonato de soda” do sangue como o distúrbio fundamental em pacientes que morreram de cólera, mas essa observação não foi notada a não ser 50 anos depois. A ênfase de Henderson sobre o ácido carbônico foi reforçada também pelo fato de que na época dele (e de fato, até 1950, como veremos), este era o único componente do equilíbrio ácido-base que podia ser dosado rotineiramente nos fluidos corporais. A contribuição decisiva de Henderson foi a aplicação da Lei de Ação das Massas de Guldberg e Waage ao equílibrio do ácido carbônico:
Lawrence Joseph HENDERSON (1878-1942) terminou a faculdade de Medicina de Harvard já sem a intenção de se tornar médico. Pelo contrário, tinha interesse em variados ramos da Ciência e conhecimentos suficientes para aplicá-los a sua área de atuação profissional, o que hoje conhecemos como Bioquímica. Foi professor de Química Biológica na Harvard por muitos anos, mas também integrou outras universidades como professor convidado em Paris, Yale, Berlin e na Califórnia. A partir de 1906, Henderson começa a publicar seus estudos. O ano de 1908 foi especialmente importante em função de duas de suas publicações:”The Relation between the Strengths of Acids and their Capacity to Preserve Neutrality” e “The Theory of Neutrality Regulation in the Animal Organism” ambas no American Journal of Physiology. Seu principal objeto de estudo eram os tampões, especialmente o tampão bicarbonato/ácido carbônico. A ebulição dos conceitos darwinianos e sua fascinação pelo funcionamento do tampão bicarbonato, cuja existência ele chegou a atribuir a um possível “dom” do mundo inorgânico para a vida, o levaram a publicar em 1912, um livro polêmico intitulado “The Fitness of Environment” cujo esclarecedor subtítulo era “Um questionamento sobre a significância biológica das propriedades de matéria” em uma tentativa de atrelar tendências vitalistas às idéias de Darwin. A idéia principal do livro é a de que, se por um lado, os seres vivos eram “forçados” a se adaptarem ao meio ambiente, este último também se mostrava “propenso” a evoluir os seres vivos, usando como argumento uma série formidável do que chamou de “coincidências”. Henderson publicou esse livro quando tinha 34 anos e é nítido o incômodo que a Teoria da Evolução lhe causou. Sua inquietação entretanto, se traduz em um profundo conhecimento de Química, Biologia, Geologia e Filosofia da Ciência, além de uma argumentação belíssima, conduzida de forma cadenciada, quase morosa, como dificilmente se vê nos livros atuais. Publicou sua principal obra, entretanto, saiu em 1928 intitulada The Blood – A Study in General Physiology. Esse livro de 397 páginas, é a primeira tentativa cientificamente séria de aproximar os conceitos da Físico-Química de van’t Hoff à fisiologia dos seres vivos de Claude BERNARD. A compreensão que Henderson adquiriu instituindo uma visão físico-química dos fenômenos fisiológicos do sangue foi tão ampla que ele mesmo percebeu as limitações de suas aproximações. Para ampliar seu entendimento, ao menos teórico, do problema, Henderson talvez tenha sido o primeiro autor biomédico a propor uma modelagem matemática da fisiologia do sangue através de um modelo de múltiplas variáveis descrito pelo sócio-economista PARETO com propósitos totalmente diversos (Traté de Sociologie Générale – Lausanne et Paris, 1919), algo bastante avançado e inédito em 1928. Abaixo transcrevo, em tradução livre, a opinião de Henderson a respeito do que hoje podemos chamar de Fisiopatologia, área do conhecimento médico que sem dúvida, ele ajudou a fundar: “Segundo as idéias de PASTEUR, um vírus específico deveria ser relacionado como a causa de toda infecção e este ponto de vista estrito permaneceu durante todo o período de ativas descobertas de microorganismos novos. Esta maneira de entender parece ser a correta, mas sua generalização faz perder de vista a característica orgânica da doença e sua interdependência de todas as variáveis que entram em jogo em um estado patológico. Esta concepção toca em um dos principais pontos de desacordo entre os homens de laboratório e os clínicos (…)”. Henderson se refere aqui às diferentes teorias patológicas, muito debatidas à época: a visão “ontológica” e a “fisiopatológica” da doença. Principalmente depois de Pasteur, a ideia de que a doença é algo (ontos) que “incorpora-se” ao paciente ficou bastante popular. Os “fisiopatologistas”, capitaneados pelo alemão Rudolf Virchow, pensavam a doença como um desvio da fisiologia normal e Henderson se inclui entre eles, como podemos ver na continuação do fragmento: “Podemos acreditar que logo a fisiologia patológica, considerada como o estudo da interdependência dessas numerosas variáveis, se apresentará sob a forma que corresponde, desde há muito tempo, às necessidades dos clínicos. É pouco provável que tais estudos sejam rigorosamente exatos, porque eles implicarão necessariamente em um certo número de aproximações, por isso a intuição será a base (para sua aplicação) na Medicina, como já tem sido desde o tempo de Hipócrates. Mas a Ciência e a intuição aproximar-se-ão, pouco a pouco…” Reconhecendo as imperfeições e limitações desse tipo de abordagem, Henderson trabalhou duro para minimizá-las. Sob essa atmosfera, desenvolve a ideia de que o sangue é um sistema físico-químico na mais pura acepção do recém-introduzido conceito de Físico-Química e, mais diretamente ligado ao nosso interesse, estabelece os princípios do Equilíbrio Ácido-Base. Ao publicar em alemão, uma síntese de seus artigos de 1908 (ver acima), Henderson usou a expressão gleichgewicht, que pode ser traduzida como equilíbrio: (Das Gleichgewicht zwischen Säuren und Basen im tierischen Organismus – Ergebn. Physiol. 8: 254-325, 1909). Por isso, atribui-se a ele a criação da expressão Equilíbrio Ácido-Base em 1909. Como vimos, o ácido carbônico foi o principal objeto de estudo de Henderson e ele foi, sem dúvida, influenciado por autores do século anterior. De fato, em 1831 O’SHAUGHNESSY identificou a perda de “carbonato de soda” do sangue como o distúrbio fundamental em pacientes que morreram de cólera, mas essa observação não foi notada a não ser 50 anos depois. A ênfase de Henderson sobre o ácido carbônico foi reforçada também pelo fato de que na época dele (e de fato, até 1950, como veremos), este era o único componente do equilíbrio ácido-base que podia ser dosado rotineiramente nos fluidos corporais. A contribuição decisiva de Henderson foi a aplicação da Lei de Ação das Massas de Guldberg e Waage ao equílibrio do ácido carbônico:
da pressão parcial de CO2 (pCO2) e a reação de “volta” depende da concentração de CO2 dissolvido. Podemos então, escrever o seguinte equilíbrio:
que é conhecida como Equação de Henderson. Como a pCO2 era fixa em seus estudos in vitro e a [CO2(dis)] era determinada pela lei de Henry, Henderson pôde estudar as variações do equilíbrio ácido-base do sangue estabelecendo os conceitos que são utilizados até os dias de hoje. A equação de Henderson é a base fundamental para entendermos os distúrbios ácido-base em organismos vivos.
O TRABALHO DE HASSELBALCH – O CASAMENTO BOSTON vs. COPENHAGEN
 Karl Albert HASSELBALCH (1874-1962) era dinamarquês e fez Medicina na Universidade de Copenhagen. É co-autor do trabalho em que Christian BOHR descreve o “efeito Bohr” do CO2 na curva de dissociação da hemoglobina, tendo portanto, treinamento científico graduado. A partir de 1906, as variações do [HCO3] passaram a ser medidas através do acúmulo de ácidos fixos. Com a introdução da escala do pH pelo seu conterrâneo Sörensen (ver acima) e métodos para a medida do pH no sangue e no plasma desenvolvidos por ele mesmo (HASSELBALCH E LUNDSGAARD, 1912), Hasselbalch pôde concluir que o controle respiratório do CO2 no sangue arterial influenciava a acidez do plasma, reconhecendo pela primeira vez os distúrbios respiratórios do equilíbrio ácido-base. Em 1916, Hasselbalch introduziu explicitamente a pCO2 na equação de Henderson e a colocou na forma logarítmica, privilegiando o cálculo do recém-inventado pH:
Karl Albert HASSELBALCH (1874-1962) era dinamarquês e fez Medicina na Universidade de Copenhagen. É co-autor do trabalho em que Christian BOHR descreve o “efeito Bohr” do CO2 na curva de dissociação da hemoglobina, tendo portanto, treinamento científico graduado. A partir de 1906, as variações do [HCO3] passaram a ser medidas através do acúmulo de ácidos fixos. Com a introdução da escala do pH pelo seu conterrâneo Sörensen (ver acima) e métodos para a medida do pH no sangue e no plasma desenvolvidos por ele mesmo (HASSELBALCH E LUNDSGAARD, 1912), Hasselbalch pôde concluir que o controle respiratório do CO2 no sangue arterial influenciava a acidez do plasma, reconhecendo pela primeira vez os distúrbios respiratórios do equilíbrio ácido-base. Em 1916, Hasselbalch introduziu explicitamente a pCO2 na equação de Henderson e a colocou na forma logarítmica, privilegiando o cálculo do recém-inventado pH:
Esta é a equação de Henderson-Hasselbalch que pretendia, pela primeira vez, separar os distúrbios do equilíbrio ácido-base pela sua origem em respiratórios e não-respiratórios (metabólicos). É proveniente de duas cidades (Boston e Copenhagen) que teriam um papel importante na discussão do equilíbrio ácido-base nos anos seguintes, e rivalizariam em sua interpretação. A equação de Henderson-Hasselbalch dominou o panorama da fisiologia ácido-base durante todo o início do século XX, mas não pôde ser utilizada na prática clínica devido a impossibilidade em se dosar suas variáveis. Foi com a comoção de uma catástrofe que o desenvolvimento da ciência do equilíbrio ácido-base pôde se concretizar.
Bibliografia
1. Henderson, LJ. Le sang. Système Physico-Chimique, 1931.
2. Henderson, Lawrence J. Fitness of the environment;Boston;Beacon;1958 [FFLCH] 957 H496f;BIOLOGIA.
3. Severinghaus JW, Astrup PB. History of blood gas analysis. Int Anesthesiol Clin 25:1-224, 1987.
4. Alguns links interessantes: Wikipedia, Tutorial Ácido-base,
5. De Levie, R. The Henderson Aproximation and the Mass Action Law of Guldberg and Waage. DOI 10.1007/s00897020562a
Ácidos, Bases e UTI III
Este é o terceiro post da série. Os primeiros podem ser vistos aqui e aqui. Neste, veremos como surgiu a escala do pH e desvendaremos as propriedades sobrenaturais dos tampões. Uma parte desse texto já foi publicada aqui, onde pode ser encontrada uma história (bem) resumida da Cervejaria Carlsberg.
INTRODUÇÃO DO CONCEITO DE pH – O TRABALHO DE SÖREN SÖRENSEN
 Os principais defensores e divulgadores dos conceitos e aplicações da nova teoria foram os laboratórios de Ostwald em Leipzig e de Nernst em Göttingen. Entretanto, a influência sem igual da concentração hidrogeniônica nas reações biológicas teve sua base estabelecida em um laboratório ligado a uma cervejaria em Copenhagen e não nos laboratórios pré-citados. Dois artigos, totalizando 170 páginas, intitulados Études Enzymatiques I e II, foram simultaneamente publicados em alemão e francês em 1909 na revista do Laboratório Carlsberg (Comptes-Rendus des Travaux du Laboratoire de Carlsberg) por Sören Peter Lauritz SÖRENSEN (1868-1939)(ver figura ao lado). Neste trabalho, Sörensen esclarece um dos pontos mais obscuros da bioquímica da época: a relação entre a atividade das enzimas e a acidez do meio. Sabia-se de longa data que a atividade das enzimas era fortemente dependente da acidez do meio pois KJELDAHL, a quem Sörensen substituiu como chefe do Departamento de Química do Laboratório Carlsberg, demonstrou que a atividade da sacarase dependia de uma acidez ótima. Acreditava-se ser impossível saber com exatidão a quantidade de ácido que deveria ser adicionada à solução para se obter a maior atividade da enzima. Os diferentes ácidos tinham ações diferentes dependendo da temperatura e da maneira como o substrato era preparado. Isso tinha uma importância fundamental no processo de fabricação da cerveja (e também de muitas outras reações de fermentação) porque o rendimento da produção seria maior por quantidade de matéria prima gasta. Entretanto, tudo era feito de modo empírico. Neste ponto, Sörensen imaginou que, se segundo Arrhenius, sendo a ação de um ácido caracterizada pela emissão do H+, seria possível que o agente modificador da atividade enzimática fosse o íon hidrogênio, em outras palavras, que o fator determinante fosse a concentração hidrogeniônica. Não se poderia prever a concentração hidrogeniônica imposta à solução pela adição de ácido porque as preparações enzimáticas contiam substâncias capazes de fixar o H+ (ver efeito Efeito Tampão abaixo) e essas substâncias tinham sua concentração variável conforme o modo de preparação. Então, qual seria o denominador comum a todas as soluções? Trabalhando com sua hipótese, Sörensen pôde comparar a atividade das enzimas com a concentração hidrogeniônica gerando os gráficos ao lado (originais de seu artigo, mas com tradução para o inglês). O trabalho de Nernst permitiu a criação do eletrodo de platina para medir o pH. Sörensen desenvolveu métodos para medir o pH em sistemas biológicos (ou bioquímicos, mas essa palavra ainda não existia na época). A relação entre a atividade enzimática e acidez é demonstrada na figura ao lado. O painel da esquerda mostra a atividade enzimática baseada na
Os principais defensores e divulgadores dos conceitos e aplicações da nova teoria foram os laboratórios de Ostwald em Leipzig e de Nernst em Göttingen. Entretanto, a influência sem igual da concentração hidrogeniônica nas reações biológicas teve sua base estabelecida em um laboratório ligado a uma cervejaria em Copenhagen e não nos laboratórios pré-citados. Dois artigos, totalizando 170 páginas, intitulados Études Enzymatiques I e II, foram simultaneamente publicados em alemão e francês em 1909 na revista do Laboratório Carlsberg (Comptes-Rendus des Travaux du Laboratoire de Carlsberg) por Sören Peter Lauritz SÖRENSEN (1868-1939)(ver figura ao lado). Neste trabalho, Sörensen esclarece um dos pontos mais obscuros da bioquímica da época: a relação entre a atividade das enzimas e a acidez do meio. Sabia-se de longa data que a atividade das enzimas era fortemente dependente da acidez do meio pois KJELDAHL, a quem Sörensen substituiu como chefe do Departamento de Química do Laboratório Carlsberg, demonstrou que a atividade da sacarase dependia de uma acidez ótima. Acreditava-se ser impossível saber com exatidão a quantidade de ácido que deveria ser adicionada à solução para se obter a maior atividade da enzima. Os diferentes ácidos tinham ações diferentes dependendo da temperatura e da maneira como o substrato era preparado. Isso tinha uma importância fundamental no processo de fabricação da cerveja (e também de muitas outras reações de fermentação) porque o rendimento da produção seria maior por quantidade de matéria prima gasta. Entretanto, tudo era feito de modo empírico. Neste ponto, Sörensen imaginou que, se segundo Arrhenius, sendo a ação de um ácido caracterizada pela emissão do H+, seria possível que o agente modificador da atividade enzimática fosse o íon hidrogênio, em outras palavras, que o fator determinante fosse a concentração hidrogeniônica. Não se poderia prever a concentração hidrogeniônica imposta à solução pela adição de ácido porque as preparações enzimáticas contiam substâncias capazes de fixar o H+ (ver efeito Efeito Tampão abaixo) e essas substâncias tinham sua concentração variável conforme o modo de preparação. Então, qual seria o denominador comum a todas as soluções? Trabalhando com sua hipótese, Sörensen pôde comparar a atividade das enzimas com a concentração hidrogeniônica gerando os gráficos ao lado (originais de seu artigo, mas com tradução para o inglês). O trabalho de Nernst permitiu a criação do eletrodo de platina para medir o pH. Sörensen desenvolveu métodos para medir o pH em sistemas biológicos (ou bioquímicos, mas essa palavra ainda não existia na época). A relação entre a atividade enzimática e acidez é demonstrada na figura ao lado. O painel da esquerda mostra a atividade enzimática baseada na  quantidade de ácido sulfúrico adicionada a mistura. Pode-se observar que o pico desta atividade não coincide, variando de acordo com as concentrações testadas. No painel da direita, temos agora a concentração hidrogeniônica do meio, ou mais precisamente, seu pH, nas ordenadas a atividade da enzima. Podemos observar que a atividade máxima das enzimas ocorre sempre muito próxima ao pH 4,5. Sörensen demonstrou que a concentração de íons hidrogênio mais favorável à ação da enzima era sempre a mesma para uma determinada enzima, não importando o tipo de preparação, nem a quantidade de ácido adicionada e – o que causou enorme espanto – nem do tipo de ácido (sulfúrico, fosfórico ou cítrico). Como Sörensen estudou outras enzimas (catalase e pepsina) pôde demonstrar um comportamento regular para todas elas. Concluiu que: 1) A atividade máxima de toda enzima depende de uma concentração hidrogeniônica ótima; 2) Essa concentração é uma característica específica de cada enzima, desde que à temperatura constante. Essa foi talvez, a maior contribuição de Sörensen, quase que “desmistificando” as relações entre atividade enzimática e acidez. Foi possível após essa comunicação, por exemplo, padronizar os procedimentos industriais e instituir medidas para avaliar a qualidade dos processos fermentativos passando-se do empirismo medieval, aos processos de altíssimo rendimento que conhecemos hoje. É de se notar que isso ocorreu apenas no ínicio do século XX, séculos após a Revolução Industrial ter iniciado. Mas ele ainda não tinha terminado. Esse trabalho ficaria muito mais conhecido por uma invenção decorrente da “preguiça”: Sörensen inventou a escala do pH. Depois de desenhar tantos gráficos e colocar potências negativas de base 10 nas abscissas, optou por utilizar o cologarítimo, que se traduzia em números mais palatáveis. Entretanto, a maior concentração hidrogeniônica da água é, segundo o produto iônico, igual a 10-7, à temperatura de 18o C. O grande mérito de Sörensen nesse campo, foi perceber que tanto as soluções ácidas, quanto as alcalinas, poderiam ser caracterizadas pela concentração de íons hidrogênio, bastando apenas saber qual é o ponto onde as grandezas [H+] e [OH–] são iguais para se definir o ponto neutro, conceito elaborado pela recém-lançada Teoria de Arrhenius. Se [H+]>[OH–] a solução é ácida e se [H+]<[OH–] a solução é alcalina. Foi então que surgiu a proposta de representar a concentração de íons hidrogênio pelo seu cologarítimo e através desse número, a concentração hidrogeniônica de soluções ácidas e alcalinas. A grandeza foi representada pelo símbolo pH·, o p proveniente de potenz ou puissance significando potência, ou mais precisamente, o expoente negativo. Com o tempo, o ponto representando o íon hidrogênio foi suprimido por razões tipográficas e ficamos com o familiar pH, que tanto utilizamos. As analogias feitas por Sörensen entre a escala de pH e temperatura relacionadas a atividade das enzimas, levaram W. Mansfield Clark a escrever que em certas reações químicas o pH é mais importante que a temperatura, propondo que ele seja expresso em oS (graus Sörensen) ou em unidades Sörensen. É interessante notar que a escala do pH não foi a única, apesar de ser a primeira. A princ
quantidade de ácido sulfúrico adicionada a mistura. Pode-se observar que o pico desta atividade não coincide, variando de acordo com as concentrações testadas. No painel da direita, temos agora a concentração hidrogeniônica do meio, ou mais precisamente, seu pH, nas ordenadas a atividade da enzima. Podemos observar que a atividade máxima das enzimas ocorre sempre muito próxima ao pH 4,5. Sörensen demonstrou que a concentração de íons hidrogênio mais favorável à ação da enzima era sempre a mesma para uma determinada enzima, não importando o tipo de preparação, nem a quantidade de ácido adicionada e – o que causou enorme espanto – nem do tipo de ácido (sulfúrico, fosfórico ou cítrico). Como Sörensen estudou outras enzimas (catalase e pepsina) pôde demonstrar um comportamento regular para todas elas. Concluiu que: 1) A atividade máxima de toda enzima depende de uma concentração hidrogeniônica ótima; 2) Essa concentração é uma característica específica de cada enzima, desde que à temperatura constante. Essa foi talvez, a maior contribuição de Sörensen, quase que “desmistificando” as relações entre atividade enzimática e acidez. Foi possível após essa comunicação, por exemplo, padronizar os procedimentos industriais e instituir medidas para avaliar a qualidade dos processos fermentativos passando-se do empirismo medieval, aos processos de altíssimo rendimento que conhecemos hoje. É de se notar que isso ocorreu apenas no ínicio do século XX, séculos após a Revolução Industrial ter iniciado. Mas ele ainda não tinha terminado. Esse trabalho ficaria muito mais conhecido por uma invenção decorrente da “preguiça”: Sörensen inventou a escala do pH. Depois de desenhar tantos gráficos e colocar potências negativas de base 10 nas abscissas, optou por utilizar o cologarítimo, que se traduzia em números mais palatáveis. Entretanto, a maior concentração hidrogeniônica da água é, segundo o produto iônico, igual a 10-7, à temperatura de 18o C. O grande mérito de Sörensen nesse campo, foi perceber que tanto as soluções ácidas, quanto as alcalinas, poderiam ser caracterizadas pela concentração de íons hidrogênio, bastando apenas saber qual é o ponto onde as grandezas [H+] e [OH–] são iguais para se definir o ponto neutro, conceito elaborado pela recém-lançada Teoria de Arrhenius. Se [H+]>[OH–] a solução é ácida e se [H+]<[OH–] a solução é alcalina. Foi então que surgiu a proposta de representar a concentração de íons hidrogênio pelo seu cologarítimo e através desse número, a concentração hidrogeniônica de soluções ácidas e alcalinas. A grandeza foi representada pelo símbolo pH·, o p proveniente de potenz ou puissance significando potência, ou mais precisamente, o expoente negativo. Com o tempo, o ponto representando o íon hidrogênio foi suprimido por razões tipográficas e ficamos com o familiar pH, que tanto utilizamos. As analogias feitas por Sörensen entre a escala de pH e temperatura relacionadas a atividade das enzimas, levaram W. Mansfield Clark a escrever que em certas reações químicas o pH é mais importante que a temperatura, propondo que ele seja expresso em oS (graus Sörensen) ou em unidades Sörensen. É interessante notar que a escala do pH não foi a única, apesar de ser a primeira. A principal crítica, a meu ver, é que o pH é uma escala logarítima (e não direta) o que causa certa confusão. A figura abaixo mostra a relação entre a concentração hidrogeniônica e o pH compreendendo a zona de pH humana (7,00 a 7,80). Notem que no pH normal do sangue (7,40), pela inclinação da curva, grandes variações da [H+] podem ocorrer, sem grandes variações de pH. Além disso, a escala do pH pode resultar negativa em algumas soluções químicas o que dificulta seu entendimento.

Na tentativa de suplantar essas dificuldades GIRIBALDO, um químico uruguaio e CATANI, brasileiro, publicaram separadamente, artigos nos quais defendiam a utilização de suas escalas, que eram diretas. Giribaldo lançou o pR em 1924 e Catani propôs uma escala alternativa na Revista Brasileira de Química em 1943. Essas escalas acabaram por não conquistar a simpatia da comunidade científica mundial e caíram no esquecimento. Atualmente que grande parte das dificuldades de compreensão que os estudantes apresentam quando entram em contato pela primeira vez com o Equilíbrio Ácido-Base é em função dessa relação não intuitiva. Entretanto, a tentativa que alguns livros fazem de torná-la direta é totalmente ineficaz e confunde, mais que explica.
O EFEITO TAMPÃO
Em função de sua extrema importância nos sistemas biológicos e também de sua peculiaridade, optei por contar um pouco da história dos sistemas tampão antes de passarmos à evolução histórica das aplicações médicas do equilíbrio ácido-base. A noção de efeito tampão é atribuída a FERNBACH, outro fabricante de cerveja. No congresso franco-belga de cervejarias realizado em Paris no ano de 1900, Fernbach apresentou os resultados de suas experiências com malte. Chamou-lhe a atenção o fato de que o extrato de malte é ácido quando testado com fenolftaleína e alcalino quando testado com metil-orange, duas das substâncias mais utilizadas para medir a acidez pelo método colorimétrico, na época. Como poderia uma substância ser ácida e alcalina ao mesmo tempo? Como sabia da existência de um pouco de ácido fosfórico no extrato de malte, Fernbach imaginou que o comportamento do extrato na fenolftaleína seria decorrente da presença de fosfatos. Entretanto, monofosfatos puros não são básicos no metil-orange então, deveria haver uma mistura de mono e bifosfatos. Percebeu também, que havia uma acidez ideal para a atividade enzimática do extrato e que era difícil prever seu comportamento após a adição de ácidos ou álcalis, tal como Sörensen o fizera. Fernbach imaginou que a atividade enzimática do extrato de malte é, de certa forma, protegida contra a ação inibitória de ácidos e álcalis e que essa proteção é decorrente da presença de um mistura de fosfatos com 1 ou 2 hidrogênios. Em seu original alemão, Fernbach escreve que a mistura age como um puffer que protege a mistura da ação de ácidos e álcalis. A palavra puffer tem dois significados em alemão: a) pacote de tecido que se coloca em uma ferida para estancar sangramento e b) parachoque de uma locomotiva a vapor. Segundo SCHÖEN em seu livro Le Problème des Fermentations – Paris – 1926, Fernbach empregou a palavra com o segundo significado (proteção contra choques), independentemente do fato de que alguns ainda insistam na primeira hipótese. O correspondente inglês é buffer e francês tampon de onde tiramos nosso tampão. Podemos definir um tampão como sendo um sistema químico que tende a manter constante (“proteger”) o pH, apesar da adição de ácidos ou bases à solução. Isso é conseguido às custas de pelo menos 2 componentes que atuam conjuntamente, ora fornecendo íons hidrogênio, ora fixando-os. Discutiremos as ações biológicas dos tampões nos posts seguintes. Ah, esqueci. Parece que o pH de uma cerveja é por volta de 4,5, mas é claro, dependerá sempre, da temperatura [2].
Bibliografia
1.Crane Jr, FE. Is there an alternative to pH? J. Chem. Educ., 1961, vol. 38 pp. 365. Para uma interessante discussão sobre o histórico, vantagens e desvantagens de outras escalas de pH.
2. Página do Grupo Carlsberg.
3. Jörgensen, H. (1950). Theorie, mesure et applications du pH. Paris, Dunod. Na biblioteca do IQ da USP Identificador: 5416 Classificação: 541.3728 J82T.
4. Holter, H & Möller, KM. The Carlsberg Laboratory. Carlsberg Foundation, 1976. Gentilmente cedido por Jette Ölsen, relações públicas da Fundação Carlsberg, juntamente com rico material de fotos de Sörensen.

DEK – O Clínico e o Cirurgião

Chegamos à letra C. Escolhi dois dos maiores protagonistas da medicina para ilustra-la. Os outros verbetes podem ser vistos aqui.
Cirurgião. Cirurgia provém do latim chirurgia, que tomou do grego kheirourgia, de kheír (ou Χείρων) mão + érgon, trabalho. “Etimologicamente, portanto, cirurgia significa trabalho manual, arte, ofício, no qual se empregam as mãos para a sua execução”[1]. Não posso deixar de citar Chiron (figura ao lado), o centauro-curandeiro, mestre de Asclépio, que tem no nome a mesma raiz de “mão”.
Clínico. Clínica. Do francês clinique, do latim clinicus, que por sua vez, obviamente, vêm do grego klinike “que é a prática (techné) de quem cuida de pacientes acamados”. Sim, porque kliné, quer dizer cama, leito, pois o prefixo kli- indica o ato de deitar e não por acaso, origina o termos inclinar, declive.[2]
Clínicos e cirurgiões têm atrás de si milênios de tradição provenientes de raízes médicas bem distintas e por isso têm visões diferentes de um mesmo paciente. Tenho me debatido com o fato de que, para mim, as visões são complementares e não antagônicas.
1. Resende, JM. Acta Cir. Bras. vol.20 no.5; São Paulo;Sept./Oct.;2005.
2. Online Etymology Dictionary.
3. Figura da Wikipedia.