O Canto das Sereias
Odisseu ou Ulisses, o Ninguém, é o primeiro sujeito universal cognoscente. Ao entrar em contato com o canto das sereias, misto de prazer e morte, se vê atraído pela possibilidade de conhecer o que nenhum mortal jamais conheceu. Aos companheiros, prescreve tapar os ouvidos com cera e obriga-os a remar com todas as forças de seus músculos. Para si, ordena amarrarem-no ao mastro do navio e que quanto mais gritar, mais forte o atem. E assim se fez.
A Vontade de Saber do sujeito moderno encontra suas sementes já em Homero. Ulisses usa estratagemas e artimanhas para conhecer o que não pode ser conhecido, para dominar a Natureza e, mais que dominar, tomar posse dela.
Não haveria outra forma? Não poderia haver uma “dominação passiva”, uma convivência pacífica, uma existência compartilhada?
A carnificina perpetrada pela modernidade aos mitos antigos não foi suficiente para eliminá-los. Mitos não são feitos de carne! São feitos de medo. Um tipo de medo que o conhecer não alivia…
Nervo Exposto
Não parece haver muita controvérsia sobre o fato de que um médico, ao agir com o fim de salvar vidas e/ou minimizar o sofrimento humano, tem uma clara e direta agenda moral. O que não é muito claro é se quanto mais sério ele encarar essa agenda, mais ele deve tornar-se um cientista objetivo. Isso devido ao modelo de racionalidade médica vigente.
Quando confrontado com problemas morais, cientistas tendem a esquivar-se. Como cientistas, sua glória é a excelência em ser técnico. Isto alivia sua consciência e deixa a Ética para os filósofos morais ou místicos de plantão. E, entusiastas da hiperespecialização, os cientistas dividem o trabalho de refletir e acham isso confortável. No final, sempre se pode dizer: “Esse cara está falando muita bobagem porque não conhece o assunto, não vive o cotidiano da ciência e não tem autoridade para nos criticar”.
Como George Simpson chama a atenção:
“To accept the divorce of science from morality is to accept the existent organization of social relationships by not inquiring into the degree to which it holds rational values in common with science. This divorce makes science as a vocation and activity a form of adjustment to any dominant social values. It also makes social problems immune to standards of judgment derived from the social role of the scientist.”
A sobrescrição dos valores sociais pela racionalidade científica, a ascensão dos “experts” e a tecnocracia são os resultados dessa simples fórmula. Na Medicina a tensão é ainda maior. Ela é um valor social em si. Mais que um serviço. Mais que um produto. Nela, a Moral é consubstanciada e escancarada. Como um nervo exposto.
Medicina e Ética Aristotélica

No livro VI de Ética a Nicômaco, Aristóteles nomeia as cinco virtudes através das quais a alma atinge a verdade (alethéia). São elas, a arte (techné), o conhecimento científico (episteme), a sabedoria prática (fronésis), a sabedoria filosófica (sofia) e o entendimento (noûs). Todas podem atingir a verdade igualmente. Aristóteles primeiramente define episteme como conhecimento científico das coisas imutáveis. Notar que esse tipo de conhecimento não tem nada a ver com a ciência atual que tem na experimentação, a comprovação de suas verdades. A episteme é um tipo de conhecimento apodítico, normalmente indutivo e contemplativo, conseguido através do entendimento (noûs) que permite intuir a verdade. É comunicável podendo ser aprendida e ensinada. É um caminho que possibilita atingir uma sofia – o conhecimento filosófico. A techné, por sua vez, é um conhecimento de uma habilidade que nos permite saber quais passos dar para fazer algo vir a ser. Algo que poderia não ser da forma que é, portanto, mutável ou contingente. A preocupação da techné é com o produto final. Como habilidade, pode ser aprendida e esquecida. Já a fronésis é frequentemente traduzida como prudência ou sabedoria prática. Envolve deliberação e escolha sobre o bem viver. É a forma de raciocínio apropriada à praxis pois lida com o que é variável e sempre envolve uma mediação entre o universal e o particular. A produção (poiésis) é um fim em si, sendo que a ação fronética não, pois seu télos está em si mesma. Há uma certa ambiguidade em função da profusão de exemplos relacionados à Medicina utilizados por Aristóteles, mas ela parece se aproximar mais de uma techné. Diz-nos Jaeger sobre as formas de conhecimento na Grécia Antiga:
“(…)apresentando-se ainda como comunicação de conhecimentos e aptidões profissinais a cujo conjunto, na medida em que é transmissível, os Gregos deram o nome de techné. (…) As regras das artes e ofícios resistiam naturalmente, em virtude da sua própria natureza, à exposição escrita dos seus segredos, como esclarece, no que se refere à profissão médica, a coleção dos escritos hipocráticos”.
Medicina foi descrita como techné por Platão (iatriké techné) no Cármides (Da Sabedoria), pelos estóicos e por Plotino (Eneádas). Aristóteles considera a Medicina uma techné que persegue um télos do bem, a Saúde. A política por exemplo, persegue seu télos, a boa vida e o bem viver para a pólis e por conseguinte, de todos os homens sendo por isso, a sabedoria a qual todas as outras estariam subordinadas. Apesar de tais descrições, existe ainda certa discussão sobre se a Medicina é uma techné ou uma fronésis . Porém, o médico ao deliberar sobre quais ações tomar para produzir a saúde em seu paciente, adota uma série de procedimentos muito semelhantes ao frônimos, o agente da fronésis. Além disso, ao utilizar-se de algum tipo de conhecimento prévio e geral, estará usando uma episteme em um sentido lato. Apesar de ser uma techné, tem um procedimento fronético inerente, além de utilizar alguns conceitos epistêmicos. Parece que, ao menos em Aristóteles, a Medicina se dá numa área de fronteira, como mostra a figura.
Essa abordagem da ética humana se distingue da abordagem da natureza (platônica) pois na ética aristotélica não atuam as “forças” da physis, apenas o ethos do homem. A imutabilidade da compreensão das coisas da natureza dá lugar a um contexto onde as situações nem sempre são como são, pois podem também ser diferentes. “O problema então é saber como pode se dar um saber teórico sobre o ser ético do homem”. Que tipo de saber seria esse? Dito de outro modo, um saber geral que não saiba aplicar-se à situação concreta, permanece sem sentido. Por outro lado, um saber que envolva o homem e suas coisas como objeto, necessita de um conhecimento-em-serviço que tem a ver com a experiência do agente, conhecimento esse, difícil de transmitir. Parece ser esse o ponto, segundo vários comentadores, no qual Aristóteles escolhe a Medicina como paradigma de seu método. Ao longo da “Ética a Nicômaco” , cita a Medicina tantas vezes ao ponto de Jaeger afirmar que:
“O exemplo da medicina é usado não apenas como um modelo do método para análise teórica da ética, mas igualmente para sua aplicação prática na vida e educação humanas. A medicina era o protótipo que combinava ambos aspectos e era exatamente esta combinação que fazia dela o perfeito modelo para o filósofo ético”.
Quantas mudanças ocorreram desde então! Não somos mais exemplos de conduta ética. Viajamos à reboque de modismos. Nossa relação com a ciência que embasa nossas condutas é espúria. Não dialogamos com leigos. Não dialogamos com médicos de outras especialidades. Não refletimos. Ao procurar uma maneira para explicar sua educação moral, Aristóteles encontrou na Medicina muito mais que uma metáfora. Na verdade, ela se tornou um modelo constitutivo através do qual muitas escolas helenísticas pensaram e praticaram a ética. Se, por um lado a Medicina tinha um modus operandi bastante característico na antiguidade clássica a ponto de servir como modelo de conhecimento moral em serviço, essa não é, efetivamente, sua condição hoje. A separação entre areté e logos operada por Aristóteles deslocou a Medicina de seu centro ético empurrando-a para um posicionamento muito mais epistêmico.
Qualquer atividade humana que se preocupe com os meios para atingir determinados fins é uma atividade ética tendo portanto, um lugar para o conhecimento fronético. A razão instrumental não contempla uma racionalidade desse tipo. Não cobro, e nem posso cobrar, uma Ciência ética. Exijo, porém, cientistas éticos.
Disease Mongering
A Folha (Caderno Mais!) de hoje vem com quatro artigos que muito têm a ver com alguns dos conteúdos deste blog. Vou comentar dois:
E primeiro lugar a entrevista com Christopher Lane, professor do departamento de Inglês da Northwestern que publicou o livro “Shyness” denunciando algo que já é meio batido no meio médico (ver Disease Mongering na Plos) que é a criação de doenças com objetivos prescritórios (neologismo meu!). Não li o livro e acho que não vou ler. De interessante é a chamada para a mudança no DSM IV (catálogo de doenças que facilita a sua classificação) do tipo de definição psicanalítica para biomédica nos últimos anos sugerindo a virada reducionista na ciência médica (discutida à exaustão neste blog). Pelo que sugere a entrevista, trabalha com o conceito de normalidade para definir a doença e incorre em erros clássicos associados a esse procedimento (ex. achar que a idéia de normal ficou estreita demais hoje em dia e isso teria como resultado a medicalização).
Em segundo lugar, a (surpreendente) entrevista de Valentim Gentil Filho. Neuropsiquiatra com tendências reducionistas, dá uma excelente entrevista e aponta um erro clássico da análise do livro (e dos médicos americanos em geral) que é considerar o DSM IV (um catálogo, como dissemos) como um livro-texto. É como se o leitor resolvesse, por exemplo, aprender literatura olhando o catálogo de uma livraria. Vale a leitura pelo olhar médico equilibrado. Fica clara a preocupação com o paciente que sofre. Se o sofrimento é uma sociopatia, ok, o médico ao invés de mudar a sociedade, acha mais simples aliviar o padecimento de seu paciente. Parece mais ou menos óbvio. Depois, chama a atenção para a disputa ferrenha e muitas vezes desleal, de clientes no bilionário mercado da psicoterapia. É uma briga de bastidores e o cliente pouco ou nada sabe. Valentim denuncia um certo exagero nas acusações sobre medicalização, muitas delas oriundas da vertente dita “Psi”, que não pode prescrever por lei. Por outro lado, a falta de escrúpulos de maus profissionais e as recém-descobertas associações de pesquisadores com a indústria farmacêutica que originaram estudos tendenciosos sobre tratamento de doenças comuns e crônicas (as que mais interessam à Big Pharma, entre elas, a depressão) fez despencar a credibilidade da classe médica.
Muito do que se discute, tem a ver com o conceito contemporâneo de doença. Esse conceito envolve não apenas a normalidade (pois o “normal” pode ser o “comum”, o “natural” ou o que “não dá sintomas”, entre outros!), como também a produção social do que seria uma vida saudável e boa, o que introduz uma outra dimensão bastante mais complexa na discussão. Por mais filosófica, árida e até mesmo chata, que seja essa discussão, acredito que o caminho é esse. A Medicina é uma atividade moral pois deve preocupar-se com os meios para atingir seus objetivos. A minimização do padecimento humano passa também pelo reconhecimento de que tipo de padecimento estamos a discutir.
Religião e Mortalidade
http://www.bmj.com/cgi/content/extract/329/7466/585 and this may indeed be a fundamental factor in human evolutionary history, maybe driving the increase in IQ both pre- and post- the out-of-Africa event:
http://www.udel.edu/educ/gottfredson/reprints/2007evolutionofintelligence.pdf
Posted by: BGC July 5, 2008 10:04 AM “
Mais Autópsias
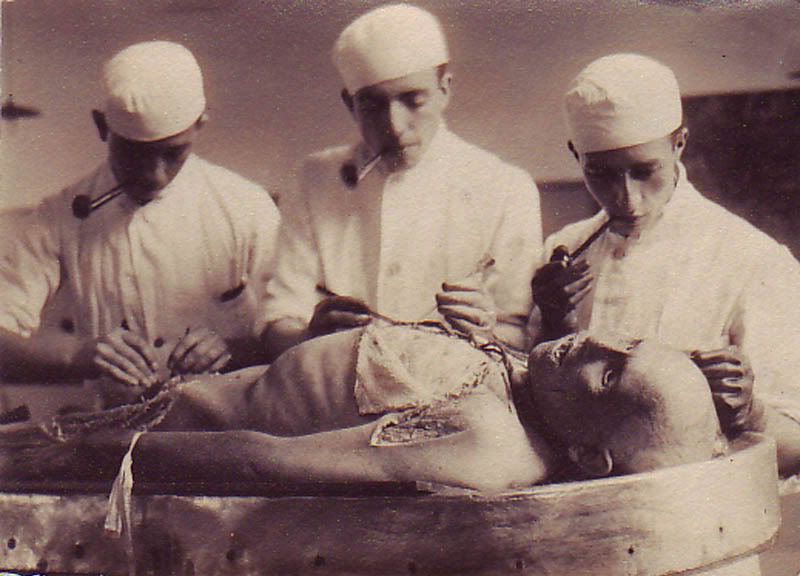
Tenho recebido comentários, alguns bastante indignados, sobre a questão das autópsias. Sejamos breves: não sou contra a autópsia como instrumento de conhecimento médico. É uma atividade médica secular. É interessante notar o comportamento dos médicos frente à autópsia de acordo com o conceito de doença. Na medicina antiga (gregos e galênicos) a autópsia era inútil pois a doença era uma alteração da circulação dos humores. Não se podia aprender nada do corpo morto: humores não circulam em cadáveres.
Quando se associou a doença com a anatomia patológica – coisa que aconteceu no século XVIII e XIX – a autópsia passou a ser um instrumento importantíssimo, permitindo grande avanço da medicina e cirurgia. São figuras proeminentes dessa época Morgagni, Xavier Bichat e, principalmente, Rudolf Virchow.
Entretanto, várias fontes, na última década, têm percebido uma queda no número das autópsias (a exceção são os estudos médico-legais, que vêm aumentando). Para ver algumas, clique aqui. Post no Ecce Medicus. Outros blogs. A literatura médica vem dando mais destaque para esse fato, sempre com um tom de lamentação, atribuindo o fato a uma falta de estímulo aos mais jovens por parte dos mais experientes, custos, medo de processos, entre outros.
Na visão que este blog defende, essas são apenas consequências e não as causas. A causa real seria a de que o conceito de doença vem novamente apresentando mudanças radicais, principalmente nas últimas décadas, o que está exercendo forte influência no número de autópsias realizadas. A exemplo da medicina galênica, a autópsia passa a não ter mais importância para o médico, comunidade médica e familiares. Parece estar havendo um retorno à medicina do vivo! (O que faz todo sentido, aliás, dada a necrofobia dos tempos atuais). Além disso, a fragmentação do conhecimento médico é cada vez maior e os ramos integrativos da ciência médica estão minguando tal e qual as autópsias (ver este post).
Procuram-se explicações para o fenômeno. Habermas: fenômeno de sociedades tardo-capitalistas baseadas na tecno-ciência (autópsia=medieval)? Baumann/Nietzsche: necrofobia, neocristianização (autópsia=violação/violência)? Lyotard: sociedade virtual, simulacros (melhor em bits que em carne e osso)? E por aí vai.
A indignação dos patologistas e defensores da autópsia deveria transmutar o choro em ação e adaptar a autópsia à nova racionalidade médica emergente. Só assim, poderíamos revalorizar a autópsia como procedimento medicamente útil. Quem sabe veríamos hospitais como o Einstein, Sírio-Libanês ou Oswaldo Cruz alardearem como estratégia de marketing a (re)inauguração de suas salas de autópsia?
Technological Invention of Disease and Decline of Autopsies
In Silico Clinical Trials!?

Participei neste fim de semana do V Fórum Internacional de Sepse. Foram palestras interessantes e que sempre acabam por acrescentar algum conhecimento ao médico praticante. Mas é inevitável a sensação de que apesar do corpo de conhecimento sobre o assunto ter aumentado consideravelmente, pouco evoluimos quanto a potenciais intervenções terapêuticas. Há alguns anos, surgiu um pacote de intervenções que parecia indicar um caminho. Hoje, 6 ou 7 anos depois, não há uma daquelas condutas que não esteja sendo reavaliada, algumas tendo seu grau de recomendação rebaixado, a ponto de um palestrante atribuir a pequena redução na mortalidade conseguida ao fato do protocolo ter trazido o médico à beira do leito do paciente, como um efeito Hawthorne médico.
Coincidentemente, na Plos de 25 de Abril, um incrível artigo sobre Translational Systems in Biology, que poderia ser traduzido em algo como sistemas de intercomunicação em biologia (se alguém pensar em alguma coisa melhor, por favor me avise!!), falando exatamente sobre sepse. Vejamos o autor:
“Sepsis was the motivating clinical problem that led to mathematical modeling of inflammation. Intensive care physicians recognize that sepsis therapy has not changed substantially for decades despite an enormous amount of data generated from in vitro and animal studies, as well as from clinical studies [41]–[44]. The first approaches were designed to answer the question, “What are the dynamics of sepsis, and does our lack of therapies imply some yet undiscovered mediator of the syndrome?” In mainstream biology and biotechnology, this question motivates the ongoing search for a “magic bullet” to treat sepsis. The translational systems biology formulation of the question, though, was reworded to reflect a different philosophical approach to research, i.e., “Is the current state of knowledge insufficient to explain observed clinical behaviors?” Thus, the missing knowledge was assumed not to be a missing molecule or pathway, rather the missing knowledge was assumed to be an understanding of how all the various components involved in the sepsis response are organized and how they interact to generate a behavior.”
Como corolário desse tipo de modelagem, surge a possibilidade de realizarmos ensaios clínicos totalmente simulados (in silico ou wet) onde ainda poderiamos incluir dados genéticos entre outros deteminismos. O esquema acima é de um artigo da Science (aqui, para assinantes) que fala sobre a teoria dos sistemas em biologia, citado no artigo em questão.
A abordagem multi-nível e a modelagem matemática de sistemas biológicos nos trará importantes informações sobre estados complexos onde vários componentes de vários níveis de complexidade (moléculas, proteinas, células, células invasoras, etc) interagem não de forma unívoca em resposta a insultos. Esse tipo de interação que aliás, marca os seres vivos e suas doenças, não se presta a abordagens tipicamente reducionistas, uma das grandes diferenças reconhecidas entre a biologia e as ciências naturais. Vitalismos à parte.
Genômica Pessoal

A possibilidade de sequenciamento genético total do genoma humano abre as portas para uma genômica pessoal ou medicina personalizada, assunto já abordado no blog no tocante ao conceito de doença. A idéia é que, no futuro, você irá ao médico, cuspirá em um copinho e receberá em uma espécie de pendrive sua sequência genômica pessoal, podendo guardá-la em um drive virtual na internet que futuros médicos poderão acessar para descobrir doenças e tratá-las com terapia gênica (ver post de 25/05/08 no ciencia em dia). Em uma entrevista ao portal Medscape, o Dr. Francis Collins (Director of the National Human Genome Research Institute at the National Institutes of Health – NIH) lista as possibilidades impressionantes de uma medicina genômica.
Essa estória de cuspir no copinho já pode testar sua chance de apresentar algumas das doenças mais temidas, como por exemplo, a doença de Alzheimer. Uma das empresas que fornece esse serviço tem o sugestivo nome de Decodeme! (O logo bem que poderia ser uma esfinge!)
Tal a fúria dos novos conceitos que agora, aos clássicos riscos epidemiológicos ambientais e os gerados por determinados estilos de vida, foi acrescido o risco genético: risco do qual não se pode fugir, como nos ambientais, nem tampouco mudar voluntariamente, como um mau hábito. Simplesmente está no seu corpo! Chamam-no macabramente de risco corporificado! Gostaria de ouvir a opinião dos epidemiologistas sobre o caso.
O CDC (Center of Disease Control), a agência americana responsável pelo controle de enfermidades, criou um escritório para acompanhar essas mudanças: o National Office of Public Health Genomics , NOPHG. Esse, por sua vez, criou um enorme banco de dados chamado HuGENet (mais direto impossível) com o objetivo de “assessment of the impact of human genome variation on population health & how genetic information can be used to improve health & prevent disease”.
Como tudo isso está muito vinculado a empresas de biotecnologia, que movimentam extensos capitais e são ligadas a governos e empresas multinacionais importantes no mundo todo, alguns setores da sociedade científica acenderam a luz amarela. A Plos publicou em 25 de Março suas recomendações para ética em pesquisa genômica. O próprio Genome.gov tem as suas.
A medicina personalizada é tudo venho tentando praticar (e ensinar!) mas, não sei por quê, não acredito que esse seja o caminho a ser trilhado. O proponentes dessa nova tecnologia acusam seus críticos de comportamento paleo-determinista. Pode ser. Mas, qual é a utopia final desse projeto?
Fazer medicina preventiva personalizada com genes para mim, é mais ou menos como enfrentar o velho problema da hierarquia em biologia evolutiva: onde a seleção natural atua? Na espécie, no indivíduo ou nos seus genes? Se nos últimos, poderiam eles captar a totalidade do fenômeno biológico seja ele, a sobrevivência do mais apto, no caso da evolução; ou o sofrimento patológico do ser humano, no nosso caso?












