O Homem Que Largava Livros
Ao L.A. com a gratidão das dívidas que não se pagam
“O velho estava em pé e segurava o livro aberto como um revólver sem gatilho: o polegar entre as páginas, o indicador e os outros apoiando a lombada; e com esse arranjo fazia-o balançar com habilidade enquanto andava de um lado a outro, mas apenas porque era um livro pequeno, de capa vermelha e dura. Com as lentes bem à ponta do nariz, seguiu lendo:
Caso por mim percorresse um arrepio,
um calafrio, seja de frio ou de desejo,
se alguém houvesse em contato com minha pele,
fosse mão ou mesmo pele-a-pele,
sentiria o frêmito, e também a onda que se cria
e toma o corpo ou parte dele,
já que é o arrepio e não
o suor que se estila
a língua viva do couro que o embebe?
E fechou o livro com um movimento rápido provocando um estampido que ecoou na sala. Olhava agora em panorâmica pela classe. Por cima das lentes e com certo escárnio pelo susto que acabara de provocar nos distraídos, viu o movimento dos cabelos negros escorridos da moça em queda com o ruído do livro, repousarem numa serenidade já lisa e piscou lentamente.
– Que tal? – provocou.
– Essa é a pergunta mais bonita que já vi, professor! – respondeu alguém. O velho não viu quem pois cerrara os olhos com a resposta. Do prazer professoral que lhe correu a espinha.”
~ o ~
Mais um livro terminado. O destino deste também não seria a estante. Imagine só! Livros eram para ser lidos e folheados e manipulados apenas e talvez. Quem sabe até farejados. Este – tão bonito! – teria o destino dos outros. Sim, era isso mesmo, decidira. Levantou-se – não sem uma certa dificuldade – da cadeira de imbuia que rangeu, mas não se co-moveu, e foi até a escrivaninha. Abriu uma ou duas gavetas e apanhou um carimbo grande e sua respectiva almofada embebida por tinta cor de vinho, bordô. Folheou algumas páginas e, com uma ponta de língua de fora, fez o que planejara fazer. Soprou depois e, satisfeito com o resultado, deixou o livro em cima da mesa, junto com os outros dois.
~ o ~
Vinha ouvindo The Kooks.
I’m not saying it was your fault. Although you could have done more…
Os fones brancos desaparecidos nos tragi bilateralmente. Havia ainda um brinco nas reentrâncias da orelha direita. O fio branco sumia pela gola da blusa.
I know she knows that i’m not fond of asking. True or false it may be…
Virou rápido no fluxo das pessoas e encarou a escada rolante. Sentiu o granito frio e o bafo quente do metrô em contraste mas ainda assim, era frio. Chegou à plataforma com as portas ainda abertas e mergulhou na massa de corpos sem rosto que se espremia no vagão.
Para-sois, Ergométricos e o Díficil Coração Feminino
Outro dia, entrei numa loja de carros e sentei ao volante de um veículo zero km. Como médico de unidades intensivas, fico fascinado com as luzes e indicadores dos paineis modernos. Fiquei até imaginando um opcional de sensor de frequência cardíaca acoplado ao volante para monitorização de velhinhos que gostam de dirigir carros esportivos, casos cada vez mais frequentes. Imagina um velhinho dirigindo uma Ferrari a 200 km/h, com as mãos coladas ao volante. O carro monitora uma frequência de 150 batimentos por minuto e “fala”: – Diminuindo a velocidade. Perigo de infarto! Hehe. Fica a dica.
Mas, durante a exploração interna do veículo, entorpecido pelos meus delírios e pela tecnologia embarcada dos carros modernos, me dei conta de que há um item para o qual o tempo, de fato, não passou. Trata-se do para-sol.

Figura 1. À Esquerda. Para-sóis do Fusca 66. À Direita. Detalhe do para-sol do Fox 2012.
Tirando o espelho (que muita gente já prendia com um elástico antes de vir embutido) e a luzinha (que a mulherada que usa para maquiar-se diz que é só de enfeite), os para-sois são incomodamente semelhantes entre os dois carros para quem têm uma diferença de quase 50 anos! Compare-se, por exemplo, os painéis dos mesmos. É até covardia…
Figura 2. À Esquerda, painel do Fusca 66. À Direita, o painel do Fox 2012.
O que isso significa? Que a indústria automobilística não se preocupou com o sol na cara dos motoristas e prestou a maior atenção a mostradores, ar condicionado, rádios e outros itens talvez até de menor importância? Pode até ser, mas tendo a interpretar esse fato de maneira um pouco diferente. Eu acho que o para-sol é uma baita de uma invenção!! Tão boa que, mesmo após 50 anos de evolução tecnológica e competição ferrenha entre as montadoras, ninguém conseguiu achar alguma coisa que funcionasse tão bem e tivesse o mesmo custo. Por isso, o paradoxo se constitui no fato dos mesmos para-sois – acionados por “tração e vontade animal” – equipar veículos com injeção eletrônica e motor flex, impensáveis na época de sua concepção.
Alguns estão a perguntar o que um post sobre a indústria automotiva faz aqui nesse blog. Para mim, é inevitável comparar o paradoxo do para-sol com a evolução da tecnologia médica. A medicina se aproveita de muitas invenções, não só da indústria automobilística mas, principalmente, da aeroespacial. Sistemas de telemetria e tecnologias com fibras ópticas (utilizadas nos endoscópios) vieram dela. Fiquei procurando por “para-sois médicos”, invenções e descobertas relacionadas à medicina que, de tão boas e custo-efetivas, atravessaram décadas e continuam, praticamente inalteradas, a servir médicos e pacientes. Acho que o exemplo mais clássico disso é a aspirina. Entra remédio, sai remédio, entra indicação, sai indicação, e ela lá. Há uma infinidade de instrumentos cirúrgicos e ortopédicos que poderiam preencher essa definição. Até escrevi algo sobre o estetoscópio. Hoje, recebi um twit com referência a esta reportagem. Aqui, o “para-sol” médico é o exercício. A Dra. Martha Gulati é uma defensora do teste ergométrico, uma carga de exercícios monitorada para avaliação do desempenho e função cardíacas.
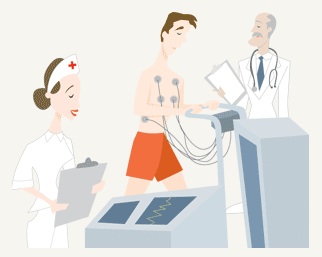 Colocar um paciente sob condições de estresse físico é uma das estratégias de avaliação de risco mais inteligentes e simples de toda a medicina sendo útil em cardiologia, pneumologia e avaliação para cirurgias. O teste ergométrico, propriamente dito, parece ter sido idealizado em 1928 [1]. Desde então, pouca coisa mudou e o teste é ainda muito discutido, em especial, no caso das mulheres. A Dra. Gulati e sua equipe mostrou que o ergométrico, além de barato, é ainda uma boa ferramenta para avaliar o risco de uma mulher sofrer um ataque cardíaco, apesar de já ser quase centenário! Os autores entretanto, sofreram fortes críticas. Os resultados muitas vezes são mesmo conflitantes e dificeis de interpretar. Bom, mas quem disse que interpretar o coração feminino era fácil? Talvez, só mesmo uma proprietária para conseguir isso.
Colocar um paciente sob condições de estresse físico é uma das estratégias de avaliação de risco mais inteligentes e simples de toda a medicina sendo útil em cardiologia, pneumologia e avaliação para cirurgias. O teste ergométrico, propriamente dito, parece ter sido idealizado em 1928 [1]. Desde então, pouca coisa mudou e o teste é ainda muito discutido, em especial, no caso das mulheres. A Dra. Gulati e sua equipe mostrou que o ergométrico, além de barato, é ainda uma boa ferramenta para avaliar o risco de uma mulher sofrer um ataque cardíaco, apesar de já ser quase centenário! Os autores entretanto, sofreram fortes críticas. Os resultados muitas vezes são mesmo conflitantes e dificeis de interpretar. Bom, mas quem disse que interpretar o coração feminino era fácil? Talvez, só mesmo uma proprietária para conseguir isso.
[1] Feil H, Seigel ML. Electrocardiographic changes during attacks of angina pectoris. Am J Med Sci. 1928;175:255.
[2] Comparative Effectiveness of Exercise Electrocardiography With or Without Myocardial Perfusion Single Photon Emission Computed Tomography in Women With Suspected Coronary Artery Disease: Results From the What Is the Optimal Method for Ischemia Evaluation in Women (WOMEN) Trial. Leslee J. Shaw, Jennifer H. Mieres, Robert H. Hendel, William E. Boden, Martha Gulati, Emir Veledar, Rory Hachamovitch, James A. Arrighi, C. Noel Bairey Merz, Raymond J. Gibbons, Nanette K. Wenger, Gary V. Heller, and for the WOMEN Trial Investigators Circulation. 2011;124:1239-1249, published online before print August 15 2011, doi:10.1161/CIRCULATIONAHA.111.029660.
Agradecimentos à @Be_Neviani que me enviou o twit. #SigaSempre.
Os Mestres do Preconceito
“Clínicos são intérpretes prudentes das experiências de saúde de seus pacientes”.
R.E.G. Upshur [1] (grifos meus)
Ao GENAM, com carinho
O esforço do Homem (antropos) para compreender o cipoal de significados sobre o qual é lançado no momento em que nasce é crucial para sua sobrevivência. Hoje, a infinidade de códigos e linguagens que devemos interpretar e traduzir para lidar com o mundo é gigantesca. A medicina, da forma como a entendo, qual seja, centrada na relação entre o médico e o paciente, propõe um desafio interessante porquanto aproxima duas visões de mundo, às vezes muito diferentes. Ao médico, cabe ainda um outro desafio que é o de aplicar o conhecimento científico – quase uma epistéme aristotélica – a uma prática fronética ou prudente, reconhecida desde sempre como técnica (techné), citando Aristóteles, o pai dessa zorra toda que, aliás, já tem alguns milênios.
O que tentarei demonstrar nesse pequeno espaço, seguindo os caminhos do autor abaixo [1], é que um pouquinho de preconceito é bom para o médico, tanto em sua tarefa de fundir sua visão de mundo àquela que o paciente vê, como quando lida com a massa enorme de conhecimento científico e tenta aplicá-la no ser que lhe pede socorro. Thomas Bayes (1701?-1761) e Hans-Georg Gadamer (1900-2002), cada um a seu tempo e a seu modo, trataram desse preconceito filosófico. Um obscuro monge inglês pertencente a uma seita não-conformista (seja lá o que isso realmente queira dizer) e um alemão, brilhante aluno do sacana do Martin Heidegger, nascidos com 200 anos de intervalo, teorizaram sobre o valor do preconceito, ou pré-conceito, ou pré-juízo (como no inglês, prejudice) no ato de compreensão humana das coisas do mundo. Eu os chamo mestres do preconceito.
Bayes
A Estatística pode ser entendida como a ciência que se ocupa da quantificação da incerteza e, por essa razão, o cálculo probabilístico ocupa um papel central nela. Há duas formas básicas de se abordar a probabilidade de um evento ocorrer. Um, chamado objetivo, é testar a ocorrência do evento em um número muito grande de vezes, de modo a estabelecer a frequência do resultado que se quer estudar. É chamado de frequentista. O outro leva em consideração a probabilidade desse evento ocorrer antes que procedamos ao teste. Poderíamos até pegar os dados de um frequentista que trabalhou duro para obtê-los e ter acesso a essa distribuição antes de testar o evento. Chamamos isso de probabilidade a priori. De posse dessa probabilidade a priori, podemos modificar nossas expectativas ao avaliar, por exemplo, o risco de uma paciente com mamografia positiva ter, de fato, câncer de mama [2]. O interessante é que, quando essa distribuição não está disponível, podemos colocar nossas próprias expectativas na fórmula. Para a estatística bayesiana vale a opinião pessoal sobre o evento, vale a nossa propensão em acreditar na distribuição a priori, por isso, também é chamada de subjetiva. A nós, interessa a origem dos a prioris clínicos. Há evidências de que clínicos utilizamos a experiência prévia muito mais que dados estatísticos consistentes [3]. De qualquer forma, o teorema de Bayes permite que reajustemos o grau de crença em uma hipótese com base em novas informações. Ou em outras palavras, nossas preconcepções, sejam diagnósticas, prognósticas ou terapêuticas, devem ser reavaliadas a cada novo dado, cotejadas com novas evidências e, por fim, modificadas em novas possibilidades.
Gadamer
Em 1960, Gadamer publica Verdade e Método, seu magnum opus, onde reforça a característica ontológica da compreensão humana, ou como ficou conhecida mundialmente, da hermenêutica filosófica. “Compreender não é um ideal resignado da experiência de vida humana na idade avançada do espírito, como em Dilthey; mas tampouco é, como em Husserl, um ideal metodológico último da filosofia frente à ingenuidade do ir vivendo. É, ao contrário, a forma originária de realização da pre-sença, que é ser-no-mundo”- diz ele lá na página 347 [4] (itálicos originais). Gadamer demonstra que a interpretação e a compreensão são constitutivos do homem lançado ao mundo. Nessa demonstração, o pré-conceito tem um papel fundamental. Quando interpretamos um texto, realizamos, na linguagem de Gadamer, um projeto. Como nessa citação:
“é preciso (…) considerar que cada revisão do projeto inicial comporta a possibilidade de esboçar novo projeto de sentido; que projetos contrastantes podem se entrelaçar em uma elaboração que, no fim, leve à visão mais clara da unidade do significado; que a interpretação começa com pré-conceitos que são, pouco a pouco, substituídos por conceitos mais adequados. (…) Aqui, a única objetividade é a confirmação que uma pré-suposição pode receber através da elaboração. E o que distingue as pré-suposições inadequadas senão o fato de que, desenvolvendo-se, elas se revelam insubsistentes? (…) Há, portanto, um sentido positivo em dizer que o intérprete não chega ao texto simplesmente permanecendo na moldura das pré-suposições já presentes nele, mas muito mais quando, em relação com o texto, põe à prova a legitimidade, isto é, a origem e a validade, de tais pressuposições”. [5]
A aproximação inicial a um assunto provoca uma impressão que nos impele emitir juízos que definem padrões lógicos ou generalizações em nosso esforço eterno de tentar prever comportamentos, sequências ou comparar coisas novas com aquelas que já conhecemos. Essa primeira impressão não é a que fica. Ela deve ser continuamente corrigida à luz de novas informações. Os a prioris bayesianos e os projetos hermenêuticos estão muito mais próximos do que poderíamos jamais supor. Eles têm valor ontológico ou, em outras palavras, são criadores de conhecimento válido. Na medicina, essa proximidade sempre foi patente; só não tinha nome. Como diz Upshur “a dimensão hermenêutica da medicina desvia nossa atenção de discussões sobre dicotomias simplistas tais como se a medicina é uma arte ou uma ciência; ou se o conhecimento clínico é subjetivo”. A medicina é um humanismo. A doença tira o Homem de sua unidade habitual e abre caminho para visões não-totalizantes de seus padecimentos. O que é, então, o esforço clínico em compreender o Homem em suas profundidade espiritual e complexidade biológica? Nesse contexto, Arte e Ciência são interpretações, discursos possíveis sobre uma mesma coisa-em-si humana. Subjetivos? É óbvio que somos; dado que sempre tratamos de individuais subjeitos.
[1] Upshur, REG. Prior and Prejudice. Theoretical Medicine and Bioethics 20: 319–327, 1999.
[2] Pena, SD. Thomas Bayes “é o cara”. CIÊNCIA HOJE • vol. 38 • nº 228, pg 22-29 – Julho/2006 (ver o pdf)
[3] Gill CJ, Sabin L, Schmid CH. Why clinicians are natural bayesians. BMJ. 2005 May 7;330(7499):1080–3. DOI: 10.1136/bmj.330.7499.1080 (Open Access) – veja também as cartas, correções e comentários.
[4] Gadamer HG. Verdade e Método. II Parte, Volume I. Editora Vozes. Tradução Flávio Paulo Meurer.
[5] Reale & Antiseri. Hans-Georg Gadamer e a Teoria Hermenêutica. in História da Filosofia, pag 627-639.
PS. A conotação extremamente negativa que temos hoje do preconceito vem do Esclarecimento. Para o homem iluminista, cartesiano, um juízo acerca de alguma coisa deve ser tomado de forma isenta e desprovida de qualquer pré-concepção a respeito do assunto. Como uma tabula rasa, deveríamos absorver as evidências e chegar a conclusões óbvias, conclusões as quais qualquer pessoa racional chegaria ao analisar as mesmas provas. No Esclarecimento, o objetivo é o projeto cartesiano de obter um conhecimento metodologicamente seguro, limpo de interferências e inferências pessoais. Posteriormente, essa pre-concepção das coisas adquiriu um valor moral – como no pecado de “julgar um livro pela capa” -, até incorporar temas diversos como racismo, xenofobia, diversidade cultural, sexual e etc.
UTI. Uma boa referência às virtudes de Aristóteles, além claro, do “Ética a Nicômaco” é o livro de Enrico Berti “As Razões de Aristóteles“.
Sobre a Saúde e a Doença e suas Implicações Práticas
 Só essa semana, discuti o assunto desse post em três ocasiões. Esse é o exemplo de post que se impõe ao blog e ao autor, então não adianta resistir muito…
Só essa semana, discuti o assunto desse post em três ocasiões. Esse é o exemplo de post que se impõe ao blog e ao autor, então não adianta resistir muito…
Andei, há algum tempo (putz, já faz 1 ano!), retomando o assunto dos conceitos de saúde e doença, de sua não superponibilidade e de como eles afetam a prática da medicina e também de outras profissões relacionadas à área. No texto linkado acima, ao discutir-se a diferença entre a medicina pública e privada, escreveu-se:
Em termos de política ou de filosofia de atendimento, o sistema público “enxergaria” mais a Saúde e o privado, a Doença? O privado, em íntima conexão com o mercado drenaria dele suas vantagens e vicissitudes. O Público, funcionando dentro de uma máquina burocrática drenaria dela sua extensão e sua lentidão.
Se aceitarmos a tese da pergunta inicial, teremos a seguinte situação, que, de fato, insiste em repetir-se no consultório privado deste mero discípulo de Esculápio, mas também em outros tantos consultórios médicos, como pude comprovar. Um paciente vem à consulta e diz: “Doutor, queria fazer uns exames e ver se está tudo bem”. “Ok” – digo. “Quais exames você gostaria de fazer?” – com o sorriso maligno de quem já sabe a resposta. Ele(a): “Todos!” “Como assim, querido(a)? Eu posso virar você do avesso com minha caneta e meu bloquinho de receitas. E isso não é uma metáfora.” O paciente entende o recado e recua. “Não, por favor. Gostaria APENAS de ver se está tudo bem”. Corta! Voltemos ao nosso modo analítico.
Qual a pergunta que o(a) pobre paciente quer que eu responda? Se você disse “ele(a) quer saber se tem Saúde e o que deve fazer para continuar com ela!”, eu estou contigo. Entretanto, de acordo com o modelo proposto acima, qual é a resposta que o pobre eu, trabalhando numa matriz conceitual da medicina privada, posso dar a ele? APENAS que ele não tem essa, aquela ou aquela outra doença. Ou seja, só posso dizer quais as doenças o(a) paciente NÃO tem; o que é bem diferente de ter ou não Saúde. Percebe a diferença? Esse tipo de confusão entre os conceitos leva a uma confusão de conclusões (que é exatamente o que acontece quando confundimos os conceitos, oras!).
Na prática privada parecemos trabalhar, portanto, com o conceito de doença o que significa que todos os pacientes são/estão doentes até prova em contrário e que, por isso, a obrigação dos médicos parece ser excluir TODAS as doenças passíveis de serem excluídas. Aqui, Saúde = Ausência de Doença, um conceito criado por Christopher Boorse e melhor aplicado a situações não diretamente envolvidas com a clínica, como por exemplo, a anatomia patológica. Para uma discussão interessante, ver excelente texto do professor Naomar em pdf).
Alguém poderia dizer “Mas, qual é o problema desse tipo de abordagem?” Vários. Começando pelo preço dos planos de saúde. Quem paga a conta dessa “nóia” toda são eles. Eles não querem perder dinheiro. Logo, tudo isso está embutido no preço que quem tem plano de saúde paga no final. (“Ah, mas o meu plano é a empresa quem paga!” Sei, sei…) Em segundo lugar vem uma questão, digamos, existencial. Olhar o calhamaço de resultados e ver que os números todos estão dentro do intervalo normal (para outra discussão sobre isso, ver este post), causa uma sensação de bem-estar ou “saúde” que é provisória e frágil. Ao menor desconforto, mal-estar, dorzinha de cabeça, ela desaba como um castelo de cartas e novos e mais sofisticados exames são necessários para que retorne; um buraco sem fundo. Por fim, resta discutirmos a validade desse tipo de procedimento, ou seja, se ele é de fato válido pelo menos pra prevenir condições que possam colocar em risco a vida do paciente. Esse assunto é bastante polêmico. Se, por um lado é possível encontrar, por exemplo, um tumor escondido e retirá-lo em estadio precoce com os óbvios benefícios disso, por outro, o custo de perseguir uma pista falsa pode ser bem pior que uma doença. Exames de rastreamento não são isentos de efeitos colaterais (ver aqui e aqui). Por isso, os médicos devem interpretar os exames à luz do quadro clínico do paciente. A recente polêmica em relação ao antígeno prostático específico (PSA na sigla em inglês) tem tudo a ver com isso. Assim procedendo, os médicos podem ajustar habilmente os achados dos exames às populações onde tais achados fazem mais sentido. Um exemplo para ilustrar. Um teste ergométrico, aquele de andar/correr na esteira ou bicicleta, negativo – ou seja, com ausência de sintomas cardíacos – numa moça de 20 anos de idade, sem queixas quaisquer, tem um tipo de interpretação. Um teste ergométrico negativo num senhor de 65 anos, fumante, acima do peso, hipertenso e com o colesterol elevado, que tem uma dor no peito, tem outro tipo interpretação, sendo sua relevância muito maior para o contexto do quadro clínico do paciente. Esse exercício de ajuste, um tipo de inferência bayesiana, é realizado até inconscientemente pelos médicos e ajuda a restringir muito os exames a solicitar, além de permitir sua interpretação pois enquadrará o paciente em determinados grupos nos quais o resultado do exame, seja positivo ou negativo, terá um peso muito maior nas decisões sobre diagnóstico e/ou tratamento.
A diferença entre trabalhar com um e com outro conceito, Saúde e Doença, pode ser um dos grandes desafios do médico numa consulta. Já vi vários médicos se irritarem porque o paciente não apresentava nenhuma queixa clínica relevante para um diagnóstico. Ele só queria checar dúvidas e conversar com alguém habilitado. A importância em identificar as necessidades dos pacientes e, na minha opinião, informá-los sobre essas questões, mais uma vez aponta para o valor das narrativas de ambos os lados da mesa do consultório como ferramenta fundamental de discernimento e ajuste de expectativas na relação entre o paciente e seu médico. É bom quando todo mundo fala a mesma língua.
Sobre a Super-Lua
No carro andando, noite de lua cheia…
– Como pode isso?
– O quê?
– A Lua ficar seguindo a gente….
– Ah, isso é porque quando uma coisa está muito lon…
– …sendo que para aquele cara, ali parado, ela também está parada?
– ?!
– Como pode alguma coisa andar e ficar parada ao mesmo tempo?
– ?????
Privilégio e Sina
Médicos são bons observadores. Por força do ofício. Entretanto, ao observar fatos cotidianos, o olhar médico é um misto da ingenuidade watsoniana de Doyle – no que concerne a sua pragmática pueril – com uma capacidade descritiva crua vernacular scliariana ou, porque não, drauziana. Médicos soem escrever bem (com exceção de alguns que se metem a escrever blogs sobre temas variados) sendo a perspectiva médica diferente da da doença, em se tratando de coisas do mundo. Fisiopatologia tem hora, queridos! A quotidianidade os inibe, sociopatas naturais, ou os confunde. Diante de sua prerrogativa de invadir lares, desculpados que estão, a avaliar um pobre ser humano em estado precário de vida, estado precário este, difícil de definir dado que a própria definição de vida é, por si, complexa e, no caso de seres humanos, linguísticos por natureza, envolve um tipo de limitação que muitas vezes é de juízo totalmente arbitrário -, dizia, invadir lares, entrar em contato com a intimidade de famílias com a intenção precípua de “ajudar” quem quer que seja é, um privilégio e uma sina. Um privilégio porque um médico, sendo um arquétipo humano primordial, como bruxas e vampiros, catalisa sentimentos e esperanças generalizadas, para-raio emocional, tipo entidade mesmo. Com avental e estetoscópio no pescoço então, nem se fala. Uma sina porque o médico entra em contato com a humanidade – e com “humanidade” quero dizer não o conjunto dos seres humanos, mas a atividade decorrente de sua relação mútua – da espécie e isso é sempre impactante, dado que reassegura e reafirma sua animalidade. E, tal como olhar a própria ressonância, o médico se dá conta de quem ele realmente é e “se” vê-se. Nesse momento sublime então, caem por terra seis anos de faculdade, três anos de residência, não sei mais quantos anos de pós-graduação que geraram teses cuja obsolescência é mais rápida que sua capacidade de envelhecer-; e o médico percebe que todo esse tempo, todo o estudo e sua duração interminável, toda a prática e o investimento só serviram para fazer com que o tempo passasse. O velho deus siamês. Agora, tudo se encaixa. A animalidade faz sentido. O peso da sina do “conhecer a humanidade” por dentro de seus interstícios transfigura-se no privilégio de tornar-te quem de fato és…
Hehehe.
Vampiros e Bruxas
É possível distinguir, dentre muitos, dois arquétipos oriundos do medo humano de relacionar-se com outros seres humanos: um masculino e um feminino.
 O arquétipo feminino é a bruxa ou feiticeira. Mulher de grande sabedoria e variadas formas, ora jovens e sedutoras, ora velhas e asquerosas, que ao induzir os homens ao erro e utilizando de múltiplos ardis, em geral, de forte apelo sexual, consegue o que deseja e, invariavelmente, leva suas vítimas à morte. A bruxa representa o medo masculino da sabedoria feminina. Uma mulher sábia era um ser bastante complicado de lidar se considerarmos o ambiente onde surgiram tais lendas, em geral, o período medieval. Subversiva frente ao poder fálico emanado pelos homens, portadora de outra visão da sociedade, a bruxa por não contar com a força física masculina, utiliza-se de um tipo diverso de poder, desconhecido dos homens e por essa razão, temido, dado que não se enfrenta com espadas (clássico símbolo fálico). Os homens que a elas resistem devem travar uma luta interna contra a concupiscência de seus sentimentos, pois é por meio dessa “fraqueza” que a bruxa se tornará forte e o vencerá. Nada mais proto-cristão. A perseguição e as fogueiras nas quais foram queimadas centenas de mulheres, entretanto, testemunham a forma como a ascese monástica – uma amputação traumática que transcendia a virilidade dado que mutilava também a capacidade de amar o sexo oposto – dizia, como a ascese monástica lidava com um poder que jamais conseguiria vencer.
O arquétipo feminino é a bruxa ou feiticeira. Mulher de grande sabedoria e variadas formas, ora jovens e sedutoras, ora velhas e asquerosas, que ao induzir os homens ao erro e utilizando de múltiplos ardis, em geral, de forte apelo sexual, consegue o que deseja e, invariavelmente, leva suas vítimas à morte. A bruxa representa o medo masculino da sabedoria feminina. Uma mulher sábia era um ser bastante complicado de lidar se considerarmos o ambiente onde surgiram tais lendas, em geral, o período medieval. Subversiva frente ao poder fálico emanado pelos homens, portadora de outra visão da sociedade, a bruxa por não contar com a força física masculina, utiliza-se de um tipo diverso de poder, desconhecido dos homens e por essa razão, temido, dado que não se enfrenta com espadas (clássico símbolo fálico). Os homens que a elas resistem devem travar uma luta interna contra a concupiscência de seus sentimentos, pois é por meio dessa “fraqueza” que a bruxa se tornará forte e o vencerá. Nada mais proto-cristão. A perseguição e as fogueiras nas quais foram queimadas centenas de mulheres, entretanto, testemunham a forma como a ascese monástica – uma amputação traumática que transcendia a virilidade dado que mutilava também a capacidade de amar o sexo oposto – dizia, como a ascese monástica lidava com um poder que jamais conseguiria vencer.
 O arquétipo correspondente para as mulheres não é o feiticeiro ou bruxo. Este, povoa o imaginário feminino no mesmo local onde as moças estão habituadas a duelar e, por isso, não provoca espasmos. Sem dúvida, quem ocupa esse lugar é o vampiro. Antiquíssima lenda de várias culturas, foi com Bram Stoker que ganhou corpo e fama. O livro de Stoker é de 1897, final da época vitoriana, período de rigidez de costumes e aparências, que apesar de tudo, falhou em coibir a libido humana, a feminina incluso. O vampiro assim, representaria o homem sedutor, quase irresistível, ao qual a mulher reluta em entregar-se, dada as seríssimas consequências de seus atos, mas que, ao mesmo tempo, proporciona-lhe um prazer sexual indescritível, um arrebatamento quente e úmido que a eleva acima das coisas mundanas a ponto de implorar pelo contato com o monstro. Da mesma forma, a vampira para os homens, ocupa o mesmo espaço que uma bela bruxa e não se constitui em nova ameaça (para quem já vive, no caso, naturalmente ameaçado).
O arquétipo correspondente para as mulheres não é o feiticeiro ou bruxo. Este, povoa o imaginário feminino no mesmo local onde as moças estão habituadas a duelar e, por isso, não provoca espasmos. Sem dúvida, quem ocupa esse lugar é o vampiro. Antiquíssima lenda de várias culturas, foi com Bram Stoker que ganhou corpo e fama. O livro de Stoker é de 1897, final da época vitoriana, período de rigidez de costumes e aparências, que apesar de tudo, falhou em coibir a libido humana, a feminina incluso. O vampiro assim, representaria o homem sedutor, quase irresistível, ao qual a mulher reluta em entregar-se, dada as seríssimas consequências de seus atos, mas que, ao mesmo tempo, proporciona-lhe um prazer sexual indescritível, um arrebatamento quente e úmido que a eleva acima das coisas mundanas a ponto de implorar pelo contato com o monstro. Da mesma forma, a vampira para os homens, ocupa o mesmo espaço que uma bela bruxa e não se constitui em nova ameaça (para quem já vive, no caso, naturalmente ameaçado).
 Se concordamos até agora, poderemos também concordar que tentativas recentes de transformar vampiros, lobisomens e sacis-pererê em doenças, são cada vez mais frequentes. Assisti, sem deixar de sentir um pouco de pena do elenco, o filme Daybreakers (2009) cujo título no Brasil é o bizarro 2019 – O Ano da Extinção. (Vou mandar um spoiler agora, se você pretende assistir essa porcaria, não leia o parágrafo até o fim). No filme, uma epidemia de vampiros acomete a espécie humana e vai transformando todos. Consequência óbvia, conforme os humanos vão escasseando, os vampiros vão passando fome, de tal forma que um sujeito do mal (Sam Neill) inventa um banco de sangue gigantesco para extrair sangue humano sem que se transforme os coitados em vampiros acabando com os já “parcos recursos ainda existentes”. No final, descobre-se uma cura para a “doença” de ser vampiro e salva-se a humanidade.
Se concordamos até agora, poderemos também concordar que tentativas recentes de transformar vampiros, lobisomens e sacis-pererê em doenças, são cada vez mais frequentes. Assisti, sem deixar de sentir um pouco de pena do elenco, o filme Daybreakers (2009) cujo título no Brasil é o bizarro 2019 – O Ano da Extinção. (Vou mandar um spoiler agora, se você pretende assistir essa porcaria, não leia o parágrafo até o fim). No filme, uma epidemia de vampiros acomete a espécie humana e vai transformando todos. Consequência óbvia, conforme os humanos vão escasseando, os vampiros vão passando fome, de tal forma que um sujeito do mal (Sam Neill) inventa um banco de sangue gigantesco para extrair sangue humano sem que se transforme os coitados em vampiros acabando com os já “parcos recursos ainda existentes”. No final, descobre-se uma cura para a “doença” de ser vampiro e salva-se a humanidade.
O que quero chamar a atenção aqui é que os vampiros do filme não têm nada de sedutor. As mordidas são muito mais parecidas com “estupros mandibulares” que com sensuais mordiscadas no pescoço de virgens ofegantes. Sangue pra todo o lado, no melhor estilo trash. Não que eu quisesse manter a lenda dos vampiros exatamente a mesma, desde há dois séculos. Mas, quando tentamos transformar um mito em doença, na verdade o que estamos fazendo é racionalizá-lo. Algumas doenças desempenharam esse papel, estigmatizadas que foram, a ponto de incorporar temores primordiais. (Ver a Sífilis e, recentemente, a AIDS). Nada de novo aqui. A racionalização é um procedimento iluminista (século XVII). Tudo o que tememos, tendemos a racionalizar, seja por meio de procedimentos científicos, seja por meio de crenças religiosas (e nesse ponto está o mérito da igreja católica no período medieval já que o povo vivia morrendo de medo de tudo quanto era demônio, espírito, etc) e aqui o termo “racionalizar” ganha um significado mais amplo.
Contudo, racionalizar um mito não significa matá-lo. Significa jogá-lo para baixo do tapete e isso quer dizer que ele retornará transmudado em outra coisa, voltando a assombrar os incautos. Veja se essa não é uma história de vampiro real!
A persistência dos mitos é o principal obstáculo ao pensamento livre. Matar mitos é uma luta individual, solipsista até, que dura toda a vida consciente. Enfrentar quimeras, muitas das quais nem sabemos quem são: é esse o método que nos livra das garras, presas, quebrantos e feitiços dos vampiros e bruxas que somos e habitamos em nós.
O Que Você Vai Ser Quando Morrer?
“A decomposição humana começa aproximadamente 4 min depois da morte. O início da decomposição é dominado por um processo chamado autólise ou auto-digestão. Conforme as células do corpo são privadas de oxigênio, o dióxido de carbono aumenta no sangue, o pH diminui e as escórias acumulam-se, envenenando as células. Concomitantemente, enzimas celulares (lipases, proteases, amilases, etc.) começam a dissolver as células de dentro para fora, causando sua ruptura, liberando fluidos ricos em nutrientes. Esse processo inicia-se precocemente e progride mais rápido em tecidos com alto teor enzimático (tal como o fígado) e com alto conteúdo de água (como o cérebro), mas afetará todas as células do corpo. A autólise normalmente não se torna aparente até alguns dias. Primeiro, são observadas vesículas preenchidas por fluidos e descolamentos de grandes extensões na pele. O corpo fica à temperatura ambiente (algor mortis), o sangue deposita-se no corpo causando a descoloração na pele (livor mortis), e o citoplasma celular coagula devido ao aumento da acidez (rigor mortis). Depois que uma quantidade suficiente de células se rompe, os fluidos ricos em nutrientes tornam-se disponíveis e o processo de putrefação pode começar.” [Vaas, 2002, em tradução livre por minha conta e risco]
Muitos dos que não acreditam na vida após a morte – eu incluso – pensam em deixar um legado de ações, lembranças, livros e/ou artigos já estariam de bom tamanho; quem sabe filhos… A decomposição de um corpo humano envolve uma série de reações bioquímicas, como se sabe. Quando um corpo humano é cremado, o que em geral ocorre a temperaturas maiores que 1000°C, todos os fluidos são evaporados e o que resta são cinzas dos ossos. O mineral presente nos ossos é a hidroxiapatita cuja a fórmula é Ca5(PO4)3(OH). O calor, entretanto, a transforma em sais de fosfato de cálcio [Ca3(PO4)2]. Gayle E. O’Neill chegou a quantificar as substâncias presentes nas cinzas de corpos cremados e encontrou a seguinte composição: Fosfato 47,5%; Cálcio 25,3%; Sulfato 11,00%; Potássio 3,69%; Sódio 1,12%; Cloreto 1,00%; Sílica 0,9%; Óxido de Alumínio 0,72%; Magnésio 0,418%; Óxido de Ferro 0,118%; Zinco 0,0342%; Óxido de Titânio 0,0260%; Bário 0,0066%; Antimônio 0,0035%; Cromo 0,0018%; Cobre 0,0017%; Manganês 0,0013%; Chumbo 0,0008%; Estanho 0,0005%; Vanádio 0,0002%; Berílio <0,0001%; Mercúrio <0,00001%. Muitas dessas substâncias têm cor. Quando misturam-se com água e umas com as outras, reações interessantes podem ocorrer. Foi o que o fotógrafo David Maisel descobriu.
Maisel visitou um antigo hospício no estado do Oregon nos EUA. No prédio abandonado, pode verificar que muitos dos internos que lá vieram a falecer, foram cremados por que nenhum familiar veio reclamar o corpo. As cinzas, armazenadas em latas, permaneceram durante décadas a mercê do tempo, mesmo depois da instituição ser desativada. Infiltração de água e mudanças de temperatura, fizeram com que os sais reagissem com o metal da lata, provocando reações inusitadas. Cada lata, como cada personalidade ali confinada, tem um padrão de cor e desenho totalmente diferente das outras.
É como se a personalidade da pessoa ficasse estampada no corpo da lata. Maisel fotografou com detalhe todo o local e publicou um livro sobre o assunto. É interessante observar os padrões. Ver como as reações com substâncias bastante semelhantes ocorreram de forma única e especial para formar uma individualidade que, mesmo que lá houvesse milhares de milhões de latas, jamais se repetiria. Como seres humanos viventes que, numa metáfora mórbida da morte que se volta sobre si, refletem a vida que tiveram numa instituição para desajustados e, mesmo mortos, tornam a diferenciar-se, na igualdade de seu confinamento, em múltiplos padrões de cores e texturas. Um luxo só. Como dizer que sua morte foi vã?
Morrer é uma arte.
Vass AA, Barshick SA, Sega G, Caton J, Skeen JT, Love JC, & Synstelien JA (2002). Decomposition chemistry of human remains: a new methodology for determining the postmortem interval. Journal of forensic sciences, 47 (3), 542-53 PMID: 12051334
Um Bisturi de Argônio – Carta ao Professor de Clínica Médica
O saber não é para compreender. O saber é para cortar.
Michel Foucault
Professor,
Não sem muita hesitação resolvi sentar à frente desta tela e datilografar (sim, tenho diploma de datilografia, o que dá uma ideia da minha geração) estas reflexivas linhas. A idade e uma distância mantida cuidadosamente estável para que não se perca de vista os ares e paisagens acadêmicos, me fizeram crítico e, porque não dizer, algo ranzinza das coisas da medicina. A distância, na verdade, se articula com o tempo que a idade fez passar, e dota meu olhar com um bisturi de argônio existencial: ao mesmo tempo que espicaça fatos, coagula emoções. Sendo assim, espero que me perdoe alguma indelicadeza e/ou imprecisão no que segue. Mas é que eu tinha que falar…
Outro dia, um professor de cirurgia da faculdade me perguntou incisivamente: “Quem é o CLÍNICO deste hospital? Quem é o CLÍNICO desta cidade?” Fiquei pensando na resposta e, como sói acontecer com as perguntas em que não encontramos a anestesia de uma certeza, estou nela pensando inda agora. E dói esse pensamento. Lembremos da nobre origem da clínica médica no século XIX, na França, mais especificamente, em Paris, tendo como exemplo uma nova forma de atuar de alguns médicos do Allgemeine Krankenhaus em Viena (figura), da Escola de Medicina de Edimburgo entre outras, que, somada à mudanças epistemológicas na ciência médica, com a recém-constituída Anatomia Patológica incluída no raciocínio clínico, “colou” o nome à coisa e abriu caminho para uma medicina positiva.
À partir daí, os clínicos gerais ganharam prestígio como médicos, e calaram Moliére. Sua atividade, dividida entre o hospital e o consultório, permitia que acompanhassem uma variedade muito grande de pacientes com doenças em suas múltiplas manifestações e diversos graus de gravidade, fazendo com que ganhassem grande erudição médica dentro, obviamente, da ciência possível em cada época. O clínico geral era um sábio.
Eis que se muda novamente a episteme, como diria Foucault. Mudam os “códigos fundamentais de uma cultura” e a ordem do discurso, por conseguinte. O clínico geral – e os especialistas da Clínica Médica – passa então, cada vez mais, a ser um tipo de porta-voz de uma ciência avassaladora na qual a “medicina baseada em evidências“, para além de ferramenta cotidiana, transforma-se em imperativo ético, em um subproduto ideológico. Os cirurgiões não sofreram na carne o golpe com a mesma intensidade. Para eles há ainda o ato cirúrgico que depende de uma habilidade, uma arte, um dom e que, de uma certa forma, os blinda da “invasão de privacidade” – na relação entre ele e seu paciente e que funda a medicina -, da ciência enxerida e abelhuda, vista como um fim e não como meio de praticar medicina. A Clínica Médica sofreu ainda um outro golpe. A especialização crescente que o conhecimento técnico exige não nos dá muitas opções: doenças sistêmicas? doenças comuns? diagnósticos difíceis? O que é e em qual área da medicina atua um clínico geral moderno? Responder que nossa especialidade é o “doente” e não as doenças, não parece ser suficiente. Os hospitais mudaram. Ninguém quer ficar internado muito tempo e as fontes pagadoras pressionam para manter os pacientes fora dos hospitais. Alguns buscaram aprender algum “procedimento”. As especialidades médicas que assim o permitiam ganharam novo fôlego. Cardiologistas passaram a dominar técnicas percutâneas de diagnóstico e tratamento, ecocardiografia e outras atividades mediadas por máquinas. Gastroenterologistas e pneumologistas, aprenderam a endoscopar e biopsiar. Reumatologistas, hematologistas e oncologistas começaram a prescrever “drogas perigosas” que somente eles podem prescrever. E assim, toda a Clínica Médica foi se “ajeitando” dentro da nova episteme; se recriando à luz das necessidades; adquirindo novas habilidades e novos discursos. Ao buscar uma arte, uma habilidade, um procedimento, ao mesmo tempo em que se defendem de intrusões indesejadas e resguardam sua aura de técnico à moda dos cirurgiões, também procuram obedecer a lógica de mercado e
atender às solicitações da sociedade em busca da inovação e das novas tecnologias. Talvez o protótipo do clínico geral moderno, que vê o paciente como um todo, tendo como pano de fundo uma Matrix de dados virtuais e ainda realizando procedimentos característicos da especialidade, seja o médico que trabalha em unidades de terapia intensiva: o intensivista. Hoje, parece que o intensivista permanece ainda com algum resquício da fleuma do clínico geral de outrora. Mas, também ele, passa o plantão.
Foi assim então, que o clínico, perdeu sua Palavra. E as alunos começaram a perguntar: “que adianta ser um médico mudo?”
Alguém poderia pensar entretanto, que o clínico não é necessário. Que sua sabedoria totalizante não teria lugar no mundo da velocidade, do procedimento, da hiperespecialização, da virtualização dos corpos. Que ele logo ficaria desatualizado, ultrapassado pelo vagalhão feroz de ciência médica produzido diariamente por milhares de jornais científicos ao redor do mundo. “Não dá” – dizem os próprios médicos a si e aos colegas. Mas, para estupefação testemunhada diariamente de alguns, os próprios pacientes, entre eles alguns médicos que, pasme, também ficam doentes, requisitam os serviços do clínico. Por quê?
Eu tive bastante contato com um professor de patologia cuja vida foi dedicada a estudar o fígado e o pâncreas. Ironia do destino, teve o diagnóstico de câncer de pâncreas agressivo. Já bem magro e cansado de terapias de pouco efeito, embora pleno de seu raciocínio claro e agudo, me confessou que os médicos ficavam um pouco intimidados por ele ser uma autoridade mundial na doença que o consumia. A gota d’água foi o fato dele mesmo ter que comunicar à família (esposa e filhos) seu diagnóstico, além de discutir o prognóstico. “Nunca”- me disse, sem carregar nas emoções – “me faltaram bons médicos. Sempre me trataram com muito carinho e respeito onde quer que eu fosse. Mas me faltou UM médico.”
Foi imerso nas profundezas dessas memórias – e é incrível como com o chegar da idade, as memórias formam cada vez mais nossos pensamentos – que li que um professor de Clínica Médica ministrava um curso sobre os Fundamentos da Homeopatia.
“Homeopatizar” a Clínica Geral me parece um caminho que, se por um lado, valoriza a avaliação do ser humano como um todo (não usarei “abordagem holística” aqui dada a contaminação desta expressão com outros tipos de charlatanismo) que é o que fazemos, por outro, fere a própria origem da clínica, calcada profundamente em conhecimentos científicos válidos. Se essa abordagem – a científica – nos trouxe para o imperialismo cientificista da prática médica contemporânea, outras formas de “ver” o paciente devem ser procuradas. Não somos cientistas e não somos curandeiros. Somos médicos e isso já é ser duplo, tal como os “humanos” de Aristófanes no Banquete. Mutilados que fomos, nossa metade científica nos transforma em autômatos repetidores de “evidências”. O vazio existencial que fica nos impele a procurar a metade oposta – humana – e ela NÃO está nas alternativas à medicina! Pelo contrário, está nela própria, professor. E para encontrá-la talvez seja necessário reduzir fenomenologicamente a medicina ao seu núcleo duro, dissecá-la até que surja o encontro que a define: a relação médico-paciente. E “histologicamente” do que é tal relação constituída? Alguma pista? Sim. Ela é feita de linguagem! Nada mais humano e a um só tempo, científico. Para chegar a isso, talvez seja mesmo necessário um metafísico bisturi de argônio. Posso emprestar o meu, existencial, que consegui na distância e no tempo. Porque, creia, o senhor vai precisar.



















