Uma Redenção para a Psicanálise?
 Renato Mezan [1] conta que foi Freud quem escreveu o verbete “psicanálise” para a Enciclopédia Britânica em 1923. Lá, defendeu que a psicanálise é o nome que se dá a 3 coisas diferentes: Em primeiro lugar, é um método para investigação (Forschen) de fenômenos não acessíveis por outros métodos seculares (excluindo então as possibilidades – plausíveis – religiosas e sobrenaturais de abordagem dos problemas mentais). É, também, o conhecimento obtido a partir dessa investigação e, por fim, é a aplicação desse conhecimento a situações clínicas (Heilen). A aplicação das teorias freudianas em situações não-clínicas é tão problemática quanto, por exemplo, a aplicação das teorias darwinianas a contextos não-relacionados à biologia (ver este artigo em pdf) mas, sendo áreas de integração, fronteiras de saberes, tais incursões sempre acabam por promover novos insights e permitir novos estudos. Nas situações clínicas, englobadas nas duas primeiras definições, a psicanálise realmente persiste como prática e parece ter algo a dizer sobre os tais “fenômenos que não são acessíveis por outros métodos seculares”.
Renato Mezan [1] conta que foi Freud quem escreveu o verbete “psicanálise” para a Enciclopédia Britânica em 1923. Lá, defendeu que a psicanálise é o nome que se dá a 3 coisas diferentes: Em primeiro lugar, é um método para investigação (Forschen) de fenômenos não acessíveis por outros métodos seculares (excluindo então as possibilidades – plausíveis – religiosas e sobrenaturais de abordagem dos problemas mentais). É, também, o conhecimento obtido a partir dessa investigação e, por fim, é a aplicação desse conhecimento a situações clínicas (Heilen). A aplicação das teorias freudianas em situações não-clínicas é tão problemática quanto, por exemplo, a aplicação das teorias darwinianas a contextos não-relacionados à biologia (ver este artigo em pdf) mas, sendo áreas de integração, fronteiras de saberes, tais incursões sempre acabam por promover novos insights e permitir novos estudos. Nas situações clínicas, englobadas nas duas primeiras definições, a psicanálise realmente persiste como prática e parece ter algo a dizer sobre os tais “fenômenos que não são acessíveis por outros métodos seculares”.
Recentemente, uma metanálise [2] (estudo onde dados de vários estudos são reunidos e submetidos a um tratamento estatístico) de 14 artigos totalizando 603 pacientes, aponta para a conclusão, algo inédita, de que a psicanálise consegue de fato mudanças mensuráveis em pacientes com distúrbios psiquiátricos complexos, mas salienta que a falta de grupos-controle se constitui em séria limitação à interpretação dos resultados. Outros estudos, com metodologia não tão apurada como este, já tinham indicado que a psicanálise, aquela mesma baseada na tríade edipiana ou na conflituação interpessoal, no caso dos pós-clássicos, na qual o terapeuta fica numa poltrona ATRÁS do divã em que o paciente está deitado, quem diria, parece ter seus efeitos demonstrados “cientificamente”.
Sempre pensei existir um certo exagero em torno da psicanálise. Sua ligação com a filosofia sempre me fascinou mas terminou por criar uma imagem algo estilhaçada dela, o que, obviamente, não exclui minha incompetência em compreendê-la(s). Fiz alguns cursos, aprendi coisas interessantes. Tenho vários pacientes e amigos psicanalistas, alguns até bem conhecidos. Questionar a eficácia da psicanálise nas suas mais variadas vertentes, para eles, é como questionar o oxigênio que respiramos. Tal é o dilema que um médico, nascido e criado em ambientes “baseados em evidência”, se defronta e que, não fosse eu um ranheta auto-referente em questões que envolvem a prática médica, faria, como outros, ouvidos moucos e tocaria a vida já complexa e trabalhosa o suficiente. Mas, a vida dá voltas…
Foi então que o Fredrik Svenaeus me apresentou o Heidegger. O Heidegger, à sua maneira, exigiu que eu lesse o Ricoeur, um de seus mais brilhantes discípulos. E lendo o Ricoeur conheci o Roy Schafer que teve a mesma ideia que eu tive, só que a publicou em 1976 (isso sempre acontece comigo!): poderia toda a psicanálise ser subsumida ao fenômeno da linguagem? Posteriormente, Schafer escreveu um artigo resumido de suas ideias e que discuto brevemente abaixo [3].
No prefácio do artigo, Schafer começa dizendo que Freud realmente queria que a psicanálise tivesse a melhor conotação científica possível para a época na qual foi criada (preço alto que ele paga até hoje), mas que essa conotação pode ter uma leitura diferente. De acordo com essa leitura, Freud criou “apenas” um sistema complexo de regras para comunicação entre duas pessoas, um terapeuta e seu paciente (ou analisando, argh!). Assim, prossegue ele “psicanalistas teóricos de diferentes credos (isso!) têm empregado princípios interpretativos ou códigos diferentes, pode-se dizer até, diferentes estruturas narrativas para desenvolver suas formas de fazer análise e falar sobre ela” (grifos meus). Essas estruturas narrativas são importantes não porque analisam dados, tal como o projeto inicial de Freud, mas porque nos dizem o que deve ou não ser considerado dado na história que está sendo construída. Isso é importante porque não há interpretações definitivas. Há interpretações que fazem sentido; outras que não. O dados não são encontrados, são construídos ou constituídos ou, até mesmo, buscados. A partir de então, o autor envereda para exemplos e mais exemplos no intuito de demonstrar sua tese.
Ricoeur [4], por sua vez, vai citar Schafer no contexto de uma possível estrutura pré-narrativa da experiência. O problema de Ricoeur consiste, grosso modo, especificamente nessa seção do seu monumental trabalho, em fundamentar o mundo das experiências – que ele apelida de mímesis I – com um certo “enredamento pré-narrativo”; com o que ele chama de “história (ainda) não contada” e ele usa o exemplo da psicanálise para ilustrar tal conceito. Nesse ponto, vale a leitura do original:
O paciente que fala com o psicanalista lhe traz fragmentos de histórias vividas, sonhos, “cenas primitivas”, episódios conflituosos; pode-se perfeitamente dizer sobre as sessões de análise que elas têm por finalidade e por efeito que o analisando tire desses fragmentos de história uma narrativa que seria ao mesmo tempo mais insuportável e mais inteligível. Roy Schafer ensinou-nos até a considerar o conjunto das teorias metapsicológicas de Freud como um sistema de regras para recontar as histórias de vida e elevá-las à categoria de histórias de caso. Essa interpretação narrativa da teoria psicanalítica implica que a história de uma vida procede de histórias não contadas e recalcadas na direção de histórias efetivas que o sujeito poderia assumir para si e ter por constitutivas de sua identidade pessoal. É a busca dessa identidade pessoal que garante a continuidade entre a história potencial ou incoativa e a história expressa pela qual nos responsabilizamos.
Isso pode ser entendido como uma redenção. Simplifica escandalosamente o processo psicanalítico e, de quebra, além de explicar seus efeitos benéficos, abre uma avenida investigativa que é a via dos efeitos da linguagem na constituição da identidade do indivíduo e de suas patologias. Nesse sentido, pouco importa quais códigos se utilize para narrar. O psicanalista oferece, de acordo com seu credo, um vocabulário a seu paciente. Dá certo quando o paciente incorpora (torna corporal) essa nova linguagem e a utiliza para recontar sua(s) história(s). Esse movimento de encadeamento entre fatos aparentemente não relacionados se torna inteligível por meio da narrativa e por isso, fica muito mais difícil de suportar, podendo gerar catarse e suscitando, por que não?, a cura. Ricoeur, ainda avança profundamente nessa espiral de contar e recontar; interpretar e re-interpretar, mas a nós basta a ideia inicial.
Se nossa identidade, ou ao menos o que nós entendemos por nós-mesmos, é construída tendo como base o mundo das experiências, seu impacto e suas interpretações, ao fornecer um código de símbolos, mitologias, modelos, enfim, um vocabulário ao paciente, o psicanalista facilita a recontagem dessa história e a reconstrução e consciência da identidade pelo analisando. Não precisamos mais escarafunchar cérebros na busca anatômica do ID ou do EGO. Eles estão, junto com todos os outros componentes do aparelho psíquico, “encriptados” na nossa linguagem.
[1] Renato Mezan. Pesquisa em psicanálise: algumas reflexões. J. Psicanal. [online]. 2006, vol.39, n.70 pp. 227-241 . Disponível aqui. ISSN 0103-5835.
![]() [2] de Maat S, de Jonghe F, de Kraker R, Leichsenring F, Abbass A, Luyten P, Barber JP, Rien Van, & Dekker J (2013). The current state of the empirical evidence for psychoanalysis: a meta-analytic approach. Harvard review of psychiatry, 21 (3), 107-37 PMID: 23660968
[2] de Maat S, de Jonghe F, de Kraker R, Leichsenring F, Abbass A, Luyten P, Barber JP, Rien Van, & Dekker J (2013). The current state of the empirical evidence for psychoanalysis: a meta-analytic approach. Harvard review of psychiatry, 21 (3), 107-37 PMID: 23660968
[3] Roy Schafer (1980). Narration in the Psychoanalytic Dialogue. Critical Inquiry, 7 (1), 29-53 DOI: 10.1086/448087
[4] Paul Ricoeur (2010). Tempo e Narrativa. Vol 1, pág 128. Martins Fontes – São Paulo. Tradução Cláudia Berliner.
Cartum do baiano Reinaldo Gonzaga. Tirada daqui.
Medicina: A Última Flor?

A última flor
A medicina, da forma como a conhecemos no Brasil, parece mesmo estar extinguindo-se num longo processo que tem acelerado nos últimos anos. Ao menos essa parece ser a intenção do governo federal a se julgar o conjunto de ações que não só este como seus antecessores vêm tomando já há algumas décadas. O último ato dessa peça foi o manifesto irado do CFM sobre a quebra de um possível pacto realizado com a base governista quanto ao entendimento relativo à aprovação da Medida Provisória 621/2013 da Lei 12.871/13 (Lei do Mais Médicos). O CFM envereda por uma argumentação política que não é bem sua praia e demonstra até um certo desespero pueril ao tecer críticas ao governo que fogem do âmbito da medicina: como quando denuncia “nomeações para altos cargos do Poder Judiciário sem observar conflitos de natureza ética” ou quando conclui que as obras de transposição das águas do rio São Francisco são caras e ineficazes. Não que o CFM não possa criticar o que quiser no governo, mas o contexto me leva a interpretar que tais críticas são uma reação a esse possível “movimento de extinção” da medicina como ele, CFM, entende que ela deva ser. Se a possível desfiguração da medicina vai ser motivo para comemorações ou luto dependerá do ponto de vista pelo qual se aborda o problema. Não tenho dúvida de que muitos comemorariam o fim da medicina da forma como é hoje. Outros lamentariam mudanças em algo que consideram muito bom. A visão ideológica de um aparelho biopolítico como é a medicina provoca uma polarização contraproducente ao debate. Abaixo, seguem algumas considerações fruto de longas discussões com colegas e pacientes.
O governo federal parece ter entendido o problema da saúde no país sob uma lógica “RH”, em detrimento, por exemplo, a um choque de gestão, ao foco em produtividade, otimização de recursos, isso para circundar o problema do financiamento dos serviços, talvez o principal deles. Ou seja, é preferível dizer que os principais agentes de um sistema de saúde, no caso (e aqui não há como fugir dessa responsabilidade e ônus) os médicos, sua qualidade (ou falta de) ou seu número insuficiente, são o grande entrave a uma boa assistência à população e não a falta de recursos, gestão, profissionais etc, ao menos de acordo com o que nos é dado a perceber pelas atitudes tomadas pelos técnicos do governo. Ações orquestradas nesse sentido vêm ocorrendo desde o governo FHC, por ocasião da aprovacão da chamada Lei de Diretrizes e Bases da Educação Nacional (LDB), quando o então ministro da educação Paulo Renato de Souza, autorizou a abertura de várias escolas de medicina à revelia de pareceres de entidades médicas e de ferozes críticas do principal partido de oposição da época – o PT – com a argumentação, sob meu ponto de vista correta, de que estava havendo um “sucateamento” do ensino público em detrimento do ensino privado. Com o governo Lula, como é sabido, o processo de abertura de novos cursos médicos se intensificou. Segundo nota da Associação Médica Brasileira publicada n’ O Globo Online de fevereiro de 2007, “o ministro Paulo Renato, em oito anos, permitiu a abertura de 45 faculdades de medicina (0,4 faculdade/mês), 27 particulares. Em apenas um ano, Cristovam Buarque autorizou o funcionamento de sete faculdades (0,5 faculdade/mês), sendo seis privadas. Tarso Genro permitiu a abertura de 16 em 18 meses (0,8 faculdade/mês), 15 privadas. E não ficando atrás, o atual ministro Fernando Haddad, em 18 meses, autorizou 18 novas escolas (uma faculdade/mês), 16 privadas”. São números impressionantes.
Assim, no período relativamente curto de 16 anos, o Brasil teve 86 novas faculdades de medicina iniciando suas atividades. Com isso, os técnicos do governo imaginaram que resolveriam o problema do número de profissionais que, de fato, deixavam grandes vazios assistenciais pelo vasto território nacional. Mas a coisa parece não ter caminhado a contento. A ausência de médicos nos ermos do país, mesmo com a oferta de salários razoáveis, se mantinha e a abertura de novos cursos médicos só fez aumentar a concentração desses profissionais nos grandes centros, agravando o problema. Mas, qual seria a razão disso? O “remédio” aplicado aos cursos de Direito – ampliar largamente a base de alunos e jogar o gargalo da liberação de profissionais para frente, por intermédio de uma prova de título, deixando com que a “mão invisível” do mercado assuma o controle – parecia não funcionar com os cursos de Medicina. Por que?
A resposta a essa questão está longe de ser simples, mas arrisquei uma aqui no EM: as novas faculdades de medicina que foram abertas mantiveram-se dentro de um modelo de ensino orientado para abarcar as conquistas da revolução na ciência biomédica. “Ao atingir seus objetivos, [tal modelo] acabou por definir a especialização altamente tecnológica como a principal meta para medicina clínica”. A conclusão brilhante é que não adianta formar mais médicos, precisamos de médicos diferentes. Assome-se o fato de que alguns serviços públicos muito bons – o exemplo clássico utilizado aqui é o programa brasileiro de tuberculose -, estavam tendo problemas para administração das drogas em função da ausência de médicos e da proibição de outros agentes da saúde em “prescrever” tais medicamentos visto que a Lei do Ato Médico estava em trâmite no Congresso. Então, corolário disso, temos os vetos à Lei do Ato Médico e o programa “Mais Médicos” como resposta governamental a uma necessidade legítima da população por assistência à saúde mas, junto com eles, uma sensação de medidas algo populistas e/ou eleitoreiras tomadas às pressas, por um lado, e a ideia passada à população, não sem o auxílio valiosíssimo de catastróficas declarações de profissionais e de entidades médicas de todo país, de que os médicos, de forma geral, são todos um bando de corporativistas querendo cuidar de seu quinhão na sociedade, não se importando com a saúde do povo em geral, por outro. Ambas conclusões tomadas sob o calor da batalha.
Mas há outras questões. Essa filosofia de “departamento de recursos humanos” no trato da Saúde, temo, pode não funcionar a longo prazo. Pior, há uma chance de desmantelarmos no país uma medicina que tem lá suas glórias e é reconhecida por sua conquistas ao redor do planeta. Se nosso modelo hopkinsniano rockefelleriano atual não dá conta de atender a população, que se possa criar um alternativo que dê, mas não seria preciso destruir um para construir o outro. Talvez, a saída esteja na criação de um curso como o Nurse Practitioner dos EUA, Canadá e Austrália: um profissional que pode prescrever e atuar como agente da saúde em várias situações, muito mais útil, barato e acessível. Talvez passe também pelo fechamento de cursos médicos sem condições de funcionamento pleno dentro do modelo descrito acima (e há vários nessa situação), ou pela sua re-estruturação dentro desse novo contexto social, com sua substituição por algo equivalente ao nurse practitioner, ou como queira se chamar esse “técnico em medicina”.
O que não mais se admite são decisões unilaterais. O que não se pode admitir é que se excluam os vários segmentos da sociedade da discussão que não diz respeito apenas ao governo e seus programas de um lado, e aos médicos e o CFM, de outro. “Que tipo de medicina queremos?” – é uma pergunta importante. “Que tipo de medicina precisamos?” – é outra completamente diferente mas que também demanda uma resposta pronta e sincera. De todos.
O Futebol e a Tragédia das Mãos
“Em futebol, o pior cego é o que só vê a bola.”
Nélson Rodrigues (O Divino Delinquente)
Não há, hoje, quem duvide de que o esporte que convencionamos chamar futebol é o mais popular do mundo. Explicações para isso não faltam. Sua simplicidade (da qual particularmente discordarei); sua capacidade de transformar portadores de um físico breve em ídolos mundiais milionários; a possibilidade de praticá-lo com equipamentos de baixo custo ou mesmo quase nenhum; o fato de que nem sempre a melhor equipe vence a partida, fazendo com que fatores extra-campo, e.g. torcida, sejam fundamentais para uma vitória são, entre outras tantas, algumas das principais teorias explanatórias aventadas para justificar porque o futebol é praticado nos mais longínquos rincões do planeta. Se tantas há é porque nenhuma dá conta sozinha de explicar o fenômeno futebolístico, fato que sempre acaba encorajando incautos a lançarem suas próprias teorias. Segue, com o perdão da audácia, então, a minha.
Comecemos pelas palavras e pelas coisas, que são sempre um bom começo. O futebol que a tantos encanta hoje nasceu, claro, na Inglaterra, mais precisamente em 1863, batizado com dois nomes: association football. E aqui já nos defrontamos com nosso primeiro problema. Como é notoriamente sabido, adjetivos em inglês vêm antes dos substantivos a quem qualificam. Substantivos, por sua vez, podem, na língua bretã, ser adjetivados, e muitas vezes só o que nos resta para distinguir estes daqueles é sua posição na frase. Se digo, então, football association, a tradução correta para o português seria “associação de futebol” (ou “associação futebolística”, para adjetivar de vez o nome “futebol”). Mas, se digo association football, a tradução é “futebol da associação” (ou o horrível “futebol associativo”, ou mesmo “associado”, adjetivando o nome “associação”). Se isso é uma trivialidade para os anglófonos, tal particularidade linguística passou algo despercebida para nós, bravateiros de sempre do mundo da bola, de tal modo que aqui dizemos apenas “futebol”. Mas o nome completo do “esporte nacional” guarda consigo a certidão misteriosa de sua interessante origem e que não é de pronto visualizada na epítome brasileira. Tomemos como exemplo do que quero mostrar o nome da entidade maior da organização do futebol mundial: a famigerada FIFA. FIFA, cuja sigla vem do francês Fédération Internationale de Football Association (um barbarismo quase ininteligível, como são mesmo as coisas da FIFA), na língua de Shakespeare seria International Federation of Association Football, veja só (e aqui começamos a ver algo): a FIFA é, portanto, agora em bom português, a federação internacional do futebol da associação. O que nos leva à pergunta: com efeito, mas que diabos de “futebol da associação” é esse?
A Associação de Futebol
A Inglaterra da rainha Vitória (1837 -1901) vivia a Pax Britannica decorrente de seu sucesso econômico, estabilidade política e progresso científico-cultural sem precedentes. Esse clima de virtude quase-helênica constituiu estímulo necessário e suficiente para a criação de inúmeros jogos, coletivos e individuais, com objetivos educacionais, motivacionais e de entretenimento. Havia nessa época dezenas de jogos entre duas equipes, com número variável de jogadores, que levavam o nome de football, prática antiquíssima na Ilha e em geral caracterizados pela disputa violenta por uma bola, à época confeccionada com bexiga de porco. Normalmente, tratava-se de levar a bola com auxílio de qualquer parte do corpo, por meio de passes ou dribles, até um certo local no território do inimigo e, assim, marcar algum tipo de ponto. Todavia, por que chamar de football um jogo no qual o balão podia ser conduzido tanto com as extremidades inferiores quanto com as superiores? Para diferenciá-lo, ora. Os pés também eram permitidos, e nisso se constituía a novidade. O “normal” seria conduzir a bola com as mãos, e liberar os pés para correr. O fato é que tais jogos de football ficaram muito populares entre as escolas tradicionais inglesas e também entre operários das fábricas que, por sua vez, terminaram por fundar cada qual suas respectivas ligas e clubes. Entretanto, cada escola, bem como cada liga operária, tinha suas próprias regras, e as disputadíssimas “peladas” nas faculdades ou fábricas – com jogadores provenientes de diferentes localidades – geravam discussões intermináveis sobre o andamento das partidas, além de inviabilizar qualquer tipo de torneio. Foi assim que, em outubro de 1863, na Taverna dos Freemasons, em Covent Garden, Londres, fundou-se a Football Association – a Associação de Futebol – com o objetivo de unificar as regras do esporte tendo em conta a forma como o Trinity College de Cambridge, jogava seu football e que, segundo alguns, captava o verdadeiro “espírito do jogo”.
O problema é que não houve um consenso (vejam que discussões e mesas redondas parecem fazer parte do DNA do esporte). Dentre os pontos de discordância, os principais foram as proibições do uso das mãos para conduzir a bola e da possibilidade de impedir a progressão do adversário chutando-o nas “canelas”, sinalizando para uma mudança mais radical na essência do jogo. Mesmo com algumas desistências, as regras do “futebol da Associação de Futebol” foram publicadas em dezembro de 1863 e logo se disseminaram pela Grande Londres. Seus praticantes diziam jogar o Assoc (pronunciado como ei-soc) football, que logo transformou-se em soc football e, finalmente, foi apelidado de soccer. Soccers eram também os jogadores do soccer, o que os diferenciava dos já conhecidos ruggers, alcunha dos que praticavam o Rugby football, provavelmente criado pela escola da cidade de mesmo nome, no qual a bola podia, claro, ser levada com as mãos por todos os jogadores, permitia-se o hacking (o ataque mais agressivo ao portador da pelota), além de contar com regras de off-side (impedimento) mais rígidas. O chute era (e é) permitido e, por isso, ele é também considerado um “tipo” de futebol.
O rugby seguiu seu próprio caminho, tendo que lidar igualmente com várias divergências relativas às regras, com a formação de ligas independentes e que, unificadas em 1871, permitiram a fundação da Rugby Football Union. Nas regras do “futebol da Associação” persistiam ainda menções sobre jogadas que, apesar de já não existirem, permanecem no rugby, no futebol americano e no futebol australiano, como o fair-catch (que, devido a modificações posteriores, veio introduzir o cabeceio liberando, assim, todas as partes do corpo como potencialmente utilizáveis para o jogo, exceto os membros superiores). Com a unificação, jogos entre várias equipes de diferentes localidades puderam ser disputados e as regras foram sendo aperfeiçoadas. O uso das mãos acabou por ficar restrito a apenas um jogador de cada equipe, o goalkeeper, transformando o “futebol da Associação” no único esporte coletivo praticado pela Humanidade no qual elas, as mãos, têm uma importância secundária, para dizer o menos.
As Mãos
De fato, a mão humana parece desempenhar um papel preponderante nos estudos sobre nossa evolução. A relação que sua incrível anatomia e seu funcionamento preciso têm com a confecção de instrumentos, criação de tecnologia e aquisição de vantagens evolutivas foi demonstrada por vários autores. Argumenta-se ainda hoje sobre o que teria vindo primeiro, se a potencialidade das mãos ou a necessidade dos utensílios, mas a nós interessa o fato de que o grande contingente manipulável de nosso mundo atual pode acabar mesmo por nos constituir como seres humanos [1]. Quem lida com um smartphone, martela um teclado de computador, dirige um carro, vira as páginas de um livro, toca qualquer instrumento musical ou simplesmente faz uma carícia no rosto da pessoa amada entende o que estou querendo dizer. As mãos, bem como seus complementos e/ou substitutos, que chamamos de instrumentos ou ferramentas, ocupam um grande espaço do que entendemos por humano. Sózinhas, representam um quarto do córtex sensitivo e um terço do córtex motor de nossa “massa encefálica”. Só abstraímos esse nosso modo “manual” de ser em pouquíssimas e raras situações. Uma delas é o futebol.
O futebol, esse mesmo, o association football, extirpou, em meados do século XIX, o “conceito de mão humana” do jogo. Ele é, portanto, anti-mão, já que elas foram alijadas “filosoficamente” daquele que viria a se tornar o maior de todos os jogos. No futebol, as mãos são estraga-prazeres. Tocar a bola com elas é passível de punição, seja com a marcação de uma falta ou mesmo de uma penalidade máxima, seja com o desprazer do gol não concretizado, gozo interrompido pelas mãos do guarda-metas que, assim, nos castiga. (A reposição da bola ao campo de jogo por meio do arremesso lateral é realizada com as duas mãos e segue regras muito rígidas de execução o que a torna um movimento bastante anti-natural). A ausência das mãos em qualquer ato humano é a negação de uma nossa própria essência. As mãos humanas são como a visão da águia ou o faro do cão. Impeça-os de usá-las e o que veremos é um misto de desorientação e impotência. Essa talvez seja a grande razão do sucesso do futebol pelo mundo. Ele já é em si uma superação.
Conduzir a bola com os pés e correr ao mesmo tempo não é prático, nem simples, nem natural. A conclusão é que o futebol é trágico e sua tragicidade consiste exatamente em criar uma guerra na qual se proíbe o uso de nossa melhor arma, mas que, apesar disso – agora já com requintes de crueldade -, permanece bem ali, muito próxima, tentadoramente à-mão. Sua anti-naturalidade atávica desencadeia o desejo pelo poder proibido das mãos e permite apenas uma saída satisfatória: sua conversão em superação estética. Mas, não seria essa a velha e já tão conhecida fórmula que volta-e-meia nos ajuda a driblar um dos nossos mais antigos e terríveis adversários? Talvez seja mesmo essa a razão do júbilo e do gozo ao vermos que nossa consciência da finitude, como um zagueiro tosco ou volante brucutu, cai vítima de uma bola entre as pernas, um chapéu ou desconcerto humilhante qualquer impingido pelo craque, que assim nos redime e eterniza.
Para delírio da torcida.
[1] Refiro-me aqui aos conceitos heideggerianos de Vorhandenheit, estar-aí, e Zuhandenheit, à-mão, cuja discussão o filósofo alemão usa não só para compreender a temporalidade como para ilustrar seu entendimento da questão do Ser, em Ser e Tempo.
Síndrome Pós-Pólio
Por Meire G. (do Salada Médica) e Karl
Poliós (πολιός) em grego quer dizer “cinza”; myelós (µυελός), medula. Em 1874, o médico alemão Adolph Kussmaul (1822-1902) cunhou o nome da doença a partir de achados patológicos da medula espinhal de pacientes com a paralisia. A pólio já era conhecida dos egípcios constando em inscrições de 1400 AC, mas entrou para o hall da fama das moléstias humanas apenas na década de 50. A pandemia de poliomielite tomou de assalto a Europa e os EUA tendo como características peculiares, o alto número de casos do que foi chamado de pólio bulbar, no qual o paciente, a grande maioria crianças, perde a força da musculatura respiratória necessitando ventilação mecânica para não morrer sufocado.
O vírus da pólio é muito semelhante aos rhinovirus (RV), um dos causadores do resfriado comum, chegando a ter 45-62% de semelhança em seus genomas diferindo, entretanto, na construção da capa viral. Isso impede que o RV penetre na mucosa do intestino, mantendo-o nas vias aéreas superiores. Partilham entre si, no entanto, a alta infectividade de humano para humano, e daí as consequências desastrosas para o caso da pólio.
O último caso de poliomielite no Brasil data de 1990, tendo sido considerada erradicada das Américas em 1994. Em 2000 foi declarada oficialmente eliminada de 37 países do Pacífico Ocidental incluindo China e Austrália. A Europa foi declarada livre da pólio apenas em 2002. Em 2012, a pólio permanecia endêmica somente em três países: Nigéria, Paquistão e Afeganistão, muito devido a problemas religiosos associados à distribuição das vacinas à população. Infelizmente, o vírus da Polio acometeu muitas pessoas no Brasil deixando um número considerável delas com a conhecida deficiência física. Por outro lado, boa parte das pessoas com sequelas adaptou-se à limitação, cresceu, teve filhos, trabalha. Assim como outras pessoas com necessidades especiais, elas brigaram por seus direitos e hoje há reserva de vagas para elas em concursos públicos e em empresas privadas.
Muitos desses adultos estão enfrentando uma segunda grande batalha da doença: a síndrome pós-poliomielite (SPP). Boa parte dos médicos brasileiros em atividade hoje – nos quais nos incluímos – nunca viu um caso de pólio aguda, mas todos conhecemos suas sequelas. Agora é necessário uma atualização para o diagnóstico dessa complicação tardia de modo a dar o encaminhamento correto aos nossos pacientes. Há um interessante manual sobre isso disponível em pdf para download aqui.
A SPP vai se instalando devagar, depois de muitos anos: a perda de funções que as pessoas tão bravamente conseguiram manter ocorre por volta dos 35 anos anos de idade, justamente na fase em que estão se estabilizando na vida e cuidando dos seus filhos.
O que ocorre?
A pessoa começa a apresentar um declínio das funções do membro acometido pela Polio no passado. Pode haver, em maior ou menor grau, cansaço, dor, alteração na mecânica do corpo, sintomas psicológicos, déficit de memória e piora da atrofia muscular, inclusive com osteoporose associada. Nos casos mais sérios pode haver inclusive alteração na deglutição e na respiração.
O enfoque principal do tratamento é a fisioterapia motora, além dos cuidados de se evitar exposição a agentes tóxicos para o tecido nervoso, como as bebidas alcoólicas. Evitar o excesso de peso e uso de órteses de compensação, com bengalas, por exemplo, são estratégias que não podem ser esquecidas. Outra coisa importante: a exposição a baixas temperaturas é um agravante para a dor.
Os trabalhadores sintomáticos devem passar por consultas com médicos do trabalho a fim de, preferencialmente, serem reabilitados para uma função compatível com o novo quadro. Os trabalhadores em situação de invalidez devem ser encaminhados para exame médico-pericial, de acordo com o regime de previdência ao qual estejam vinculados.O trabalhador em alto risco social e que não esteja vinculado a nenhum seguro sendo, portanto, excluído do direito à percepção de benefícios por incapacidade, deve entrar com um requerimento de Amparo Social junto ao INSS, através do telefone 135.
A atual geração de médicos, esperamos, seja a última a ver tais casos. Tomara a SPP seja o último suspiro da nêmesis humana que foi a poliomielite e que ela sobreviva apenas em interessantes obras ficcionais como a de mesmo nome de Philip Roth. A SPP e as obras de arte servem para lembrarmos do medo e da tristeza que ela espalhou e ora espalha, para comemorarmos nossas conquistas e jamais esquecermos daqueles que trabalharam para que nos víssemos livres. Ao menos desse mal.
~ o ~ o ~
Figura acima. Triste Herência. de Joaquín Sorolla (1863-1923). 212 cm × 288 cm, 1899. Coleção privada. A obra representa uma cena real da praia de Cabañal na cidade de Valência na Espanha. Nela são representadas crianças com problemas locomotores em um banho de mar em busca de suas propriedades curativas. A figura central é muito sugestiva de uma criança com as características sequelas da poliomielite, bastante comum na época, sendo amparada por um religioso da Ordem de San Juan de Dios.
Figura abaixo. Christina’s World de Andrew Wyeth (EUA, 1917-2009) de 1948. Têmpera em painel gessado. 81,9 x 121,3 cm. Museum of Modern Art, New York. Anna Christina Olson (1893-1968) foi acometida por uma doença degenerativa que a impediu de andar por volta de 1920. Apesar de não ter o diagnóstico correto, a paralisia foi atribuída à poliomielite. Wyeth a conheceu quando ela tinha aproximadamente 50 anos, apresentada por sua futura esposa, Betsy. A figura feminina que rasteja em direção à sua casa da fazenda, de fato a propriedade dos Olson, tem as pernas de Christina e o jovem torso de Betsy, à época, com pouco mais que vinte anos.
O Esquema Brasileiro de Citações e a Vira-Latice
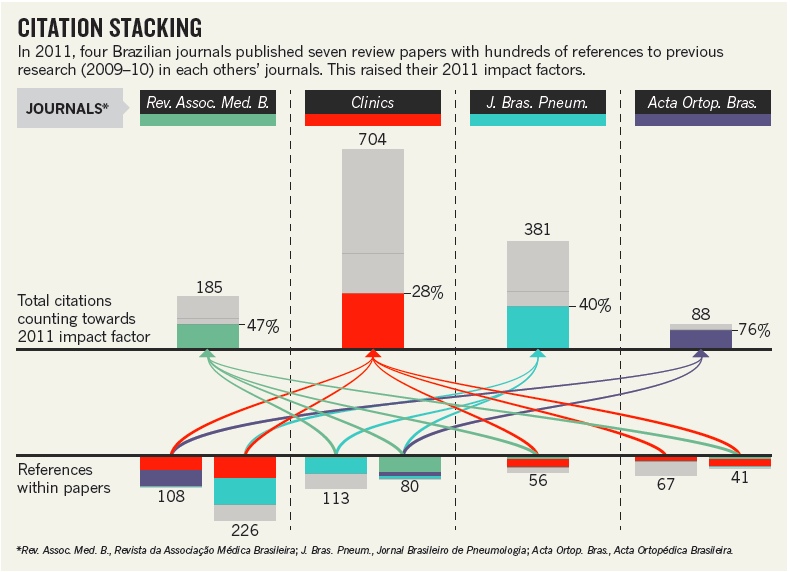
Figura do artigo da Nature citado abaixo.
A Clinics, revista do Hospital das Clínicas da Faculdade de Medicina da USP teve, juntamente com outras 4 revistas brasileiras, conforme noticiado aqui há 2 meses, a divulgação de seu fator impacto suspensa por 1 ano por práticas de citação anômalas. O professor Maurício Rocha e Silva, editor-chefe da revista, enviou uma carta-resposta a este blog, publicada em 27 de Junho do corrente ano, dando suas explicações. Desde então, nenhuma outra manifestação foi ouvida ou publicada; ao menos ao que nos foi dado saber. Até que, em 29 de Agosto, o jovem e ativo editor-assistente de notícias da fleumática Nature, Richard Van Noorden, publicou um artigo em tom não muito elogioso, sobre o que foi chamado de “esquema brasileiro de citações”. O artigo mostra o processo de stacking citation (citação cruzada) utilizado pelas revistas brasileiras para inflar suas avaliações (ver figura acima). Deixa também claro que a forma com a qual a CAPES julga as publicações de seus bolsistas – o sistema QUALIS – do qual já falamos aqui e aqui, e no qual o fator impacto (FI) tem grande importância, gerou uma “adição” dos pesquisadores brasileiros ao alucinógeno FI. Segundo Van Noorden deixa transparecer por intermédio de declarações escolhidas de Rocha e Silva, tais distorções seriam fruto dessa política de avaliação da CAPES.
Não acho, particularmente, que uma coisa justifique a outra, nem, tampouco, a explique e esse é o verdadeiro problema. Além disso, nessa discussão ninguém citou o fato de que há um preconceito velado contra publicações latino-americanas. É muito difícil para um pesquisador brasileiro publicar seus estudos em jornais internacionais de grande impacto, mesmo quando o estudo é bom. Pior, mesmo que tal façanha ocorra, seu índice de citações é mais baixo do que o de seus pares do hemisfério norte, como mostra o interessante estudo dos professores Rogério Meneghini e Abel Packer citado abaixo (e que também já comentei). Por outro lado, fiquei sabendo, oficialmente, que o prof. Rocha e Silva não era mais o editor-chefe da Clinics pela Nature. Isso é um absurdo! Em todos os três posts nos quais divulguei e discutimos a notícia sobre a suspensão das revistas brasileiras venho cobrando uma manifestação oficial dos editores. Essa manifestação ainda não havia ocorrido até onde sei.
Hoje, 30 de setembro, recebi o email que publico integralmente abaixo (no original, em inglês):
POSITION STATEMENT
Wagner Farid Gattaz, Edmund Chada Baracat
In the light of the recent facts, we are working together with the Governing Council of Hospital das Clínicas and the Dean of Faculdade de Medicina da Universidade de São Paulo, on implementing a new structure for the Editorial Board, which will consist of a joint Editorial leadership shared by a Scientific Editor, an Administrative Editor, and Associate Editors. Area Editors and the Editorial Office structure will not be altered.
All efforts are being made to ensure that Clinics continues to be one of the most important Brazilian scientific journals, and to reaffirm our commitment to high level scientific research, ethics, and transparency. CLINICS citation data will be permanently monitored and made available to all.
We look forward to returning to the Journal Citation Report (JCR) in June 2014, and to receiving a promising Impact Factor for 2013.
Esta carta está estampada na homepage da Clinics. Nenhuma menção à saída do prof. Rocha e Silva foi feita. Apenas um evasivo “à luz dos recentes fatos…” e uma declaração de compromissos com o batido “todos os esforços estão sendo feitos…” Eu insisto em uma explicação mais declarada do ocorrido, um pedido de desculpas, uma revolta contra a miséria intelectual do fator impacto, um libelo contra a Thomson Reuters, a exemplo aliás do boicote contra sua rival a Elsevier, um manifesto contra a CAPES e o QUALIS, um ode ao Open Access, ao modelo PLoS, sei lá… Muita gente utilizou o artigo do Van Noorden como a pá de cal no FI. Eu vi nesse lastimável episódio de “falcatruas citacionais” a possibilidade de uma reação, de uma exposição de nossa situação terceiro-mundista frente as grandes potências científicas e suas “reservas de mercado”. O Brasil poderia liderar um grupo de vozes contra o monopólio das editoras e índices que nos dizem o quanto um pesquisador é bom ou mau, que estabelecem o preço absurdo das assinaturas de revistas e que, por fim, são quem determinam o maior viés de publicação.
Uma carta desenxabida e colonizada como esta só faz crer mesmo no pior.
Referências
Van Noorden R (2013). Brazilian citation scheme outed. Nature, 500 (7464), 510-1 PMID: 23985850
Meneghini R, Packer AL, Nassi-Calò L (2008) Articles by Latin American Authors in Prestigious Journals Have Fewer Citations. PLoS ONE 3(11): e3804. DOI:10.1371/journal.pone.0003804
Infinito e Definições
O inferno é um sem-fim que nem não se pode ver.
Mas a gente quer Céu é porque quer um fim:
mas um fim com depois dele a gente tudo vendo.
Guimarães Rosa, Grande Sertão: Veredas
Para o Sérgio.
Quando alguém pede por uma definição em qualquer discussão, sem dúvida, isso pode ser bastante produtivo se os debatedores não se dão conta de que falam coisas diversas. Uma definição, nesse contexto, tenta estabelecer o ponto exato sobre o qual se deseja discutir. Cientistas gostam disso porque é uma abordagem reducionista e específica, criando um terreno mais firme ao seu modo de raciocínio. Contudo, há a possibilidade de, ao solicitarmos a formalização de um significado, a delimitação certeira de uma ideia, restringirmos demasiadamente nosso horizonte conceitual num ante-olhos argumentativo limitador e empobrecedor de certos tipos de debate. Minha aversão a esse tipo de, chamemos de definitio postulatione (por que é que essas coisas ficam mais bonitas em latim? hehe), frisemos, nessas condições, só fez aumentar quando entendi que algumas abordagens fenomenológicas ou mesmo linguísticas poderiam fazer mais pela compreensão de determinados conceitos que as respectivas próprias definições, permitindo o que seria uma abordagem algo mais expansionista do tema, digamos. Filósofos (que não os analíticos) tendem a preferir estas últimas mas, concedo que elas podem, por vezes, confundir mais que explicar em determinadas situações. Passarei minha existência óssea a aprender como utilizar essas “coisas” adequadamente. En-fim…
Com essa mania de ficar futricando as palavras sadicamente, percebi que “definição” é “de-finição”. “Finição” seria a propriedade de quem é finito. Mas, por que razão a finitude (o termo correto em português) – que, por sua vez, pode tanto ser aquilo que não é eterno, quando no âmbito do tempo, quanto aquilo que não é infinito, se tratarmos do espaço -, dizia, por que a tal finitude estaria relacionada ao que uma coisa é ou deixa de ser para nós? Isso, infelizmente, é metafísica. E começou, claro, na Grécia Antiga.
Quando um filósofo grego se via numa “saia-justa” em algum debate ou mesmo em um raciocínio sobre algo, ele dizia estar em aporia (ἀπορία); de “a”- não, “póros”- travessia, viagem, caminho, estrada. Portanto, “aporia” é um beco-sem-saída, um sem-caminho. Sigamos agora Ernildo Stein[1]. “Póros, entretanto, vem [do verbo] peiro que quer dizer atravessar, percorrer de um extremo a outro; e este verbo origina o adjetivo apeiros: infinito, sem fim, inextricável, sem termo marcado, indeterminado. Substantivado, (…) significa o infinito, o indeterminado: apéiron (άπειρος). Há, portanto, um vínculo estreito entre aporia e apéiron.” Ficar no “sem-caminho”, na aporia, é estar diante do indeterminado, do infinito, do indefinível e ficar sem resposta para o problema que se persegue. Ápeiros, para os gregos, não por acaso, pode também querer dizer ignorância, inexperiência. Para Platão e Aristóteles, o infinito, o indeterminado e o indefinível são uma e a mesma coisa: o que não pode ser pensado e, por isso, não se pode produzir um discurso sobre. “Para eles o finito é o único campo em que se pode movimentar o pensamento”. É na relação entre os conceitos de infinito e “aquilo que se permite pensar de um lado a outro”, do começo ao fim, por uma rota, um caminho, que se instaura a dialética grega. O “ser” e o “finito” vão juntos na filosofia grega porque o “ser mesmo é pensado como consumação e completude”. O ser como forma manifesta das coisas à nós só se dá a conhecer como um todo. O oposto disso é o que não se compreende, não se abarca com a razão. O infinito. O não-ser.
A relação do ser com a finitude põe uma pulga gigantesca atrás da orelha de toda a tradição filosófica ocidental. Isso porque ela deixa uma avenida especulativa quanto à origem do ser, coisa que, para os gregos, era irrelevante dado que o mundo deles era eterno. A teologia cristã foi perspicaz e hábil em captar esse vácuo, aliás. Se o infinito é muito difícil de ser pensado e dito (lógos), ao colarmos seu conceito ao “verbo” teremos um ser invencível que, além das vantagens imateriais de sua impronunciabilidade, será a origem e a causa de tudo que pode ser dito e pensado.
Por tudo isso, a solicitação de definições é carregada de uma grande carga metafísica. Se por um lado, uma definição fica longe de esgotar determinado assunto, por outro, é clara e simplesmente uma escolha de método. A relação grega entre o infinito e a aporia, o “sem-caminho” do pensamento, sobrevive ainda hoje, apesar da instituição do Deus cristão. Ele não foi capaz de matar a “grande pulga” atrás dos ouvidos céticos.
Às vezes, um ante-olhos é muito bom. Outras, não.
[1] Stein, E. Melancolia. Ensaios sobre a finitude no pensamento ocidental. Coleção Dialética. Vol 4. Ed. Movimento. Porto Alegre. 1976.
A Fotografia e o Cachecol
– Essa foto sua é linda, mas eu não gosto dela…
– ??? – com os dedos juntos das duas mãos, ao modo dos paulistalianos.
– Não gosto. Acho que é porque não fui eu quem tirou.
– Mas o que tem a ver? Se a foto é bonita, é bonita, oras!!
– Não é isso. Não sei explicar. Quem tirou mesmo essa foto?
– O Bráulio…
– Nossa! Odeio esse cara…
– Por que, meu deus? Você nem conheceu o coitado!
– Não sei. Mas, odeio. Como ele pôde?…
– Quer parar?! Você tá começando a me assustar. Pôde o quê?! Que coisa mais sem pé, nem cabeça… Eu, hein – e virou as costas, a fazer alguma coisa.
Ele ficou pensativo, olhando a fotografia dela de quase trinta anos atrás, longamente. Era uma foto em branco e preto de uma menina séria, com a franja a recobrir parcialmente os olhos castanhos semicerrados. Os lábios entreabertos e o rosto quase de perfil. Recomeçou, sem tirar os olhos da foto.
– Acho que já sei.
– O quê?! – virando-se, com uma meia na mão.
– Porque eu acho a foto linda e não gosto dela.
– Por quê?! – sem a menor paciência.
– Porque o tal Bráulio viu uma coisa que só eu havia visto até então. E pior, fotografou. Ele não tinha esse direito…
– Como assim?!
– Essa foto é de uma imagem que eu tenho de você. Algo que captei em algum momento logo quando nos conhecemos. Logo que vi a foto, a reconheci.
– Mas a foto sou eu!! Imagino que você deveria me reconhecer, não?
Ele ainda olhando a foto.
– A foto é de você. Mas estou falando de uma das imagens que formei e não de você, especificamente. Fiquei surpreso ao ver que meus sonhos idealizados e platônicos, eróticos até, se materializaram nessa fotografia. É como se minha intimidade tivesse sido violada. Como se alguém me espiasse dentro do meu aposento mais íntimo e secreto. É como se outra pessoa a visse nua… No fundo, acho que tenho ciúmes da foto. É muita loucura isso?
– Não. Continue – o olhar arrefecera. Ele continuou.
– Acho que a foto é isso. Não sei explicar direito, mas é como se fosse uma força feminina bruta que me arremessou contra meus instintos mais egoístas. Ela me faz querer você. Quando, ainda hoje, vejo os traços da foto em algum gesto, tipo um take seu, te desejo. Parece uma coisa meio determinista, biológica, sei lá… O Bráulio jamais poderia ter visto isso! Era um segredo – só então levantando os olhos da foto e sorrindo meio sem graça.
Ela se enrola no pescoço dele tal como um cachecol e diz:
– Ele não viu, mané. Relaxa… – e tasca-lhe um beijo.
A Fundação Rockefeller e o Modelo Filantrópico de Medicina

Construção da sede da Faculdade de Medicina – Foto de 31 de Julho de 1929. Cortesia do Acervo da FMUSP
Parece ter havido um momento bastante peculiar e relativamente curto, logo no início do século XX, no qual as práticas de saúde, medicina incluso, sofreram uma modificação estrutural de proporções gigantescas. A formação médica, que era baseada na transmissão de conhecimentos do prático a seus aprendizes, muda repentinamente seu eixo em direção às grandes instituições de ensino médico; o estudo anedótico de casos clínicos dá lugar, sucessivamente, à estatística vital, à epidemiologia clínica e, claro, posteriormente à medicina baseada em evidências; Galeno sai, finalmente, de cena e entra Claude Bernard; o francês e o alemão, como línguas científicas, cedem espaço ao inglês. A maleta do médico é progressivamente substituída pelo hospital; tudo isso em não mais que um par de décadas.
Muito tem sido escrito sobre qual o papel desempenhado pelas fundações filantrópicas e, especificamente, a Fundação Rockefeller (FR), nessa revolução. Ele não foi pequeno. Há centenas de livros, documentários, artigos e uma simples busca na internet revela uma enorme quantidade de informações confiáveis em meio a outras cuja veracidade é difícil comprovar. A atuação da FR, bem como de outras entidades filantrópicas, na área educacional em geral e no ensino médico em particular, além de sua influência na saúde pública, agricultura, e outras tantas áreas nas quais a ciência estava em pleno desenvolvimento na época, tem sido tanto objeto de críticas violentas, como defendida com fervor e devoção até hoje. Mas, uma questão permeia incomodamente todo esse corpus monumental de ideias: Por que os maiores de todos os filantropistas, os Rockefellers, Senior e Júnior, orientados pelo reverendo batista Frederick Taylor Gates, escolheram a medicina? Tal decisão não parece ter sido tomada de modo súbito e consciente desde o início. A questão do saneamento básico era premente naquela época: esgotos a céu aberto, pobreza, água não tratada, epidemias de cólera, febre tifóide, ancilostomíase, febre amarela e malária dizimavam a população e diminuíam drasticamente a produtividade dos trabalhadores, em especial no Sul dos Estados Unidos. Com esse quadro caótico, nada mais natural que os incentivos às campanhas de erradicação de pragas, à pesquisa de novas técnicas agrícolas e ao fomento da ciência biomédica, bem como a construção de escolas e outros tantos projetos desenvolvidos por Gates e financiados pelos Rockefellers. Inicialmente com a fundação do Rockefeller Institute for Medical Research (hoje a Rockefeller University) em 1901, e depois, por meio do General Education Board a partir de 1903, a predileção quase obsessiva pelo ensino médico só viria manifestar-se com todas as suas características após o estabelecimento da Fundação Rockefeller em 1913 (perfazendo seu centenário em 2013, portanto).
Duas linhas de pensamento orientavam as práticas médicas na segunda metade do século XIX. A medicina social era, como vimos, um campo em pleno desenvolvimento e nomes como Villermé, Buchez e Guérin na França; Neumann, Virchow, e Leubuscher na Alemanha, estudavam as causas sociais e ocupacionais das doenças. Rudolf Virchow (1821-1902), um dos pais da patologia celular moderna e um dos médicos mais importantes do século XX, defendia que a medicina “deveria intervir na vida política e social”. Por outro lado, desde Pasteur e Koch, proponentes da teoria infecciosa das doenças, uma visão algo mais “conservadora” começou a dominar a pesquisa médica já que a identificação de agentes responsáveis por toda a constelação clínica de sinais e sintomas que uma doença específica causa, encorajou a ideia de que terapias específicas tratariam doenças específicas. A descoberta de tais terapias deveria ter precedência sobre fatores econômicos e sociais. Não por acaso, Virchow se envolveu em embates sobre o assunto com Koch e Semmelweis, este último, o descobridor de que a causa da febre puerperal era a falta de higiene das mãos dos médicos. Quando da apresentação de Koch na Sociedade de Fisiologia de Berlim em 1882 sobre a descoberta de que um bacilo causava a tuberculose, Virchow, cuja visão podia ser classificada como “anticontagionista”, se opôs veementemente. Para Virchow, o fato de carregarmos bactérias em nosso organismo era sinal de que tais “micróbios” só causariam doenças se, por algum motivo, o hospedeiro se enfraquecesse. O anticontagionismo teimoso de Virchow foi uma reação à passagem para segundo plano de sua “teoria social das doenças”. Ambos médicos receberam verbas de seu país, montaram laboratórios influentes, receberam fellows e foram pesquisadores reconhecidos mundialmente, mas a visão “científica” de Koch e Pasteur era a mais adequada a quem tinha a “caneta na mão”. Para Gates, a miséria era uma questão técnica, não social. Como escreveu Brown [1]
Quando Gates, [Rockefeller] Júnior e outros homens da Fundação Rockefeller decidiram estabelecer a primeira escola de saúde pública dos EUA, eles selecionaram o Dr. Welch e a Johns Hopkins como seus veículos sabendo que a nova escola deveria ter forte ênfase nas ciências básicas e não divagar em questões sociais.
A resposta à pergunta “por que a medicina?” pode servir de base para entendermos a medicina que é praticada em grande parte dos países ocidentais e também no Brasil atualmente. Quando John D. Rockefeller o chamou para coordenar as ações filantrópicas do que viria a se tornar a Fundação Rockefeller em 1890, Gates comprou um exemplar do livro do canadense William Osler da Johns Hopkins (que, aliás, estagiou com Virchow em 1873), um dos médicos mais influentes da época [2]. Gates ficou fissurado pelo livro. Em uma série de memoranda enviadas ao seu “chefe”, ele defende que o desejo por saúde é uma força unificadora “cujos valores permeiam tanto o palácio do rico quanto a cabana do pobre. A medicina é um serviço que penetra todos os lugares”. Portanto, “os valores da pesquisa médica são os valores mais universais da Terra e eles são os mais importantes e individuais de cada ser vivente”[3]. Com a medicina, o reverendo Gates queria converter pagãos e angariar mercados de matérias-primas e viu nela um quebra-nozes cultural, capaz de transpor as barreiras que exércitos não poderiam transpor. A medicina tecno-científica seria o substituto secular do proselitismo cristão com as vantagens de poder exibir resultados incontestáveis na melhoria da vida das pessoas. A FR injetou 45 milhões de dólares na China para modificar a Peking Union Medical College e quantidade similar nas Filipinas, Tailândia, México, entre outros tantos países. Para o nosso país, valem as palavras da professora Maria Gabriela Marinho [4], maior estudiosa do assunto:
No Brasil, nas primeiras décadas do século XX, mais particularmente em São Paulo, o ensino e a pesquisa na área biomédica foram dimensões privilegiadas desse apoio institucional cujas origens podem ser identificadas em 1916, quando estabeleceram-se os primeiros contatos entre a Fundação Rockefeller e a Faculdade de Medicina e Cirurgia de São Paulo. Desses contatos iniciais resultaram dois grandes acordos, envolvendo recursos específicos e de grande monta: o primeiro, com vigência entre 1918 e 1925, destinado à criação do Instituto de Hygiene e para o qual foram enviados dois pesquisadores norte-americanos, Samuel Taylor Darling e Wilson Smillie. Como desdobramento deste mesmo acordo, foi criado ainda o Instituto de Pathologia, onde atuaram, entre 1922 e 1925, dois outros pesquisadores estrangeiros: o canadense Oskar Klotz e o norte-americano Richard Archibald Lambert. Especificamente no campo da Higiene, o processo traduziu-se pela criação, sucessivamente, da Cadeira de Hygiene (1916), depois Departamento de Hygiene (1917), posteriormente Instituto de Hygiene (1918), que resultou, finalmente, em 1946, na implantação da Faculdade de Higiene e Saúde Pública. O segundo grande acordo visou especificamente à reformulação da estrutura acadêmica da Faculdade de Medicina com o objetivo de transformá-la em instituição modelo para a América Latina, com base no projeto de excelência das Rockefeller’s Schools, disseminado em escala planetária e assentado no modelo uniforme de tempo integral para pesquisa e docência nas disciplinas pré-clínicas, numerus clausus (limitação do número de vagas) e criação do Hospital de Clínicas, recomendações preconizadas em 1910 pelo Relatório Flexner, encomendado pela Fundação Carnegie e substrato das reformas do ensino médico norte-americano no período. A abrangência da intervenção na Faculdade de Medicina de São Paulo pode ser aferida, entre outros indicadores, pelo volume de recursos a ela destinados pela FR: foram transferidos cerca de um milhão de dólares entre 1916 e 1931 para a remodelação do ensino médico. Aproximadamente no mesmo período – 1916-1940 – a mesma agência destinou cerca de quatro milhões de dólares para o combate à febre amarela em todo o território brasileiro.
A Faculdade de Medicina da Universidade de São Paulo estabeleceu-se como uma “Rockefeller School”. Muitas outras escolas médicas a seguiriam em seu modelo hopkinsniano de ensino e pesquisa, algo avesso às “divagações sociais” e que floresceria na Ásia, Europa e América na primeira metade do século XX. Podemos afirmar que a formação médica no Brasil jamais seria a mesma após sua fundação. A pergunta que se impõe agora é saber quais os possíveis efeitos colaterais desse modelo vencedor de fazer medicina dado que os efeitos desejados, já são conhecidos: a FMUSP vem cumprindo seu papel de liderança no cenário médico brasileiro e latino-americano com projeção internacional. Quando perguntei se “ao trazermos, com força, ao debate acalorado de hoje, a ciência que nos embasa e nossa própria sabedoria prática médica como argumentos inelutáveis ao criticismo “laico”, não estaríamos também invocando os fantasmas de um certo “conservadorismo sofisticado”, autoritário e paternalista, aos moldes dos grandes filantropistas à frente de suas poderosas fundações?” era sobre isso que eu gostaria de saber. Sempre que somos chamados a nos posicionar sobre assuntos que nos dizem respeito – da vinda de médicos estrangeiros e sua forma de fazer medicina, às políticas de saúde, formas de remuneração e relação com outros profissionais -, não devemos nos esquecer das bases históricas, políticas e sociais nas quais nossa formação se insere, sob o risco de, ou associarmo-nos a mudanças sociais indesejáveis, ou retardarmos as que legitimamente representam um anseio da população, dado o papel singular que a medicina desempenha na sociedade, como já notava Gates. É preciso olhar um pouco para baixo e ver do lugar a partir do qual falamos. O “modelo filantrópico de medicina” foi uma alternativa norte-americana ao modelo “social” de medicina proposto por Virchow, pela Columbia e por outros tantos autores de orientação marxista. Sem juízo de valor, para que nos utilizemos melhor dele, será preciso nos emancipar de seus eloquentes resultados e considerar também o que foi deixado para trás, em especial, aquilo que ainda não nos é dado ver.
[1] Brown, ER. Rockefeller Medicine Men: Medicine e Capitalism in America. Berkeley, University of California Press, 1979. Disponível para download em Rockefeller medicine men : medicine and … – Revalvaatio.org
[2] Osler constituiu um dos quatro cavaleiros fundadores da Escola de Medicina da Johns Hopkins, chamados de The “Big Four” junto com William Stewart Halsted, Professor de Cirurgia, Howard A. Kelly, Professor de Ginecologia e William H. Welch, Professor de Patologia. Um dos grandes méritos de Osler foi insistir na Residência como parte integrante e insubstituível da formação do médico.
[3] Gates, FT. “Address on the Tenth Anniversary of the Rockefeller Institute,” 1911, Gates collection, Rockefeller Foundation Archives, in Brown, ER.
[4] Marinho, MGSMC. Horizontes, Bragança Paulista, v. 22, n. 2, p. 151-158, jul./dez. 2004 (pdf)
O Mal e a Moléstia
 Doentia Maldade, de Daniel M. Barros descreve a história do conceito psiquiátrico de psicopatia e sua relação com o conceito não psiquiátrico do Mal.
Doentia Maldade, de Daniel M. Barros descreve a história do conceito psiquiátrico de psicopatia e sua relação com o conceito não psiquiátrico do Mal.
A medicina, de uma forma geral, e a psiquiatria, em particular, têm muitos exemplos nos quais conceitos comuns à vida das pessoas são patologizados ou, em outras palavras, transformados em doenças. Essa é uma tendência atual e até figuras arquetípicas como vampiros e zumbis têm sido transformados em doenças. Uma das prováveis razões para isso é que, ao patologizar uma característica, traço, hábito, ou qualquer aspecto peculiar de uma pessoa ou grupo de pessoas, temos ao menos três vantagens imediatas. A primeira, diz respeito à forma própria de encarar aquilo que nos é diferente. Aquilo que além de não nos pertencer, nos é estranho. Lembro-me bem da época em que parar de fumar deixou de ser “falta de vergonha na cara” para ser encarada como uma dependência química com todas as suas dificuldades, ganhando, assim, a simpatia atenta dos médicos que começaram a ver os fumantes, agora, como pacientes. A segunda vantagem é que uma doença, se ainda não tem uma cura, deve ter, ao menos, algum tipo de tratamento. É aqui que muita gente começa a esfregar as mãos com aquele sorrisinho maligno no rosto de quem vai faturar um boa grana. Isso é o que tem sido chamado de disease mongering e tem as já conhecidas e comentadas consequências nefastas para a prática médica e para a sociedade como um todo.
A terceira é a que Barros chama a atenção. Ao mostrar as razões do sucesso do conceito de psicopatia, o autor-médico mostra como a patologização de um comportamento – anormal, sem dúvida – bem como o desenvolvimento de ferramentas para seu diagnóstico, funcionaram como mecanismo expiatório de culpas da sociedade pós-industrial. Mais, como tal conceito se imiscui em uma ampla e antiga discussão que é a teodicéia, ou de como podem co-existir num mesmo mundo algo como Deus e o Mal. Dessa discussão, que de simples não tem nem o nome, tomaram parte gente como Platão, Kant, Leibniz, Hegel, Marx, Ricoeur, entre outros.
Em que pese o fato de que pensadores como Ricoeur enxergarem algumas vantagens em uma “ontologia do Mal” como, por exemplo, ao tomar o mal como sendo a razão última que impede uma apropriação discursiva integral da realidade (o que é bem interessante), a mera existência do mal nos incomoda e sempre incomodou bastante. Barros nos empurra para esse tipo de leitura ao mostrar que jogar o mal para debaixo do tapete não vai nos causar nenhum tipo de alívio.
Doentia Maldade. Daniel Martins de Barros. Kindle Edition USD 2,64. 14 páginas. 2013.
Fábricas de Ideologias

Membro do Conselho de Educação da Fundação Rockefeller em palestra no Alabama,1914.
Cortesia da Fundação Rockefeller
“Nosso principal argumento é que a estrutura da educação médica moderna foi estabelecida há 75 anos atrás com o propósito de incorporar a revolução na ciência biomédica; ao atingir seus objetivos, acabou por definir a especialização altamente tecnológica como a principal meta para medicina clínica”.
Samuel Bloom, 1988[1]
“Medical education is inextricably tied to the health service system, and when questions arise about service, questions about education must follow”
World Health Organization 1972 (in [1])
A classe dominante organiza toda a vida nacional (social, cultural) construindo em torno do Estado um sistema de aparelhos (privados, semipúblicos e públicos) que constituem as diversas projeções da função de direção política na sociedade civil.
Antônio Gramsci (in Maquiavel, a Política e o Estado Moderno)
Ayres[2], em seu estudo Sobre o Risco (parece que há uma re-edição em português), conta a evolução e a importância do conceito de risco no pensamento médico atual. Em determinado momento do livro, ele põe sua extraordinária capacidade de análise para identificar as causas do pioneirismo dos EUA em relação ao desenvolvimento de um tipo de medicina social bastante peculiar que chama de “Nova Saúde Pública”. Dentre as causas citadas, temos:
- A herança anglo-saxônica. A medicina social desenvolvera-se de forma importante na Inglaterra vitoriana, mas por séculos, os ingleses já proporcionavam serviços médicos a sua população. Uma das prováveis razões disso pode ser o fato de Henrique VIII ter assumido tarefas para o Estado que eram responsabilidade da Igreja em outros países europeus [3, pág 90]. Outro fator é o desenvolvimento da estatística vital, apropriada a estudos populacionais, que iniciou-se no séc XVII e tinha o nome de “aritmética política”. A produção de dados populacionais trouxe à luz problemas que antes não podiam ser avaliados e transformou-se numa praxis.
- Publicismo radical e privatismo pleno. Sem nos aprofundar em demasia, o espaço público americano parece ter amadurecido precoce e diferentemente do resto do mundo, em especial em função de um profundo individualismo. Nascido no bojo de um processo emancipatório, “a noção de público nos EUA tendeu, como talvez em nenhuma outra sociedade, a restringir-se estritamente às necessidades de compatibilizar e preservar os interesses privados” [2, pág 120, grifos meus]. Segundo Ayres, “democracia e individualismo foram tornando-se traços inseparáveis da própria identidade norte-americana”. É esta combinação peculiar e cheia de contradições que é chamada de publicismo radical e privatismo pleno pelo autor.
- O Puritanismo. Ao propor uma forma de ascetismo laico, já destacada por Weber, fundamental para construção de uma ética do trabalho, o puritanismo oferece uma justificativa terrena para a acumulação e a filantropia.
- O Pragmatismo de William James (médico da Harvard) e John Dewey. Para Dewey, “o indivíduo era o fundamento e a medida da retitude, verdade e legitimidade de qualquer projeto generalizador. Ao mesmo tempo, só no âmbito da experiência pública da vida cotidiana é que o indivíduo pode se dar conta de forma concreta destas aspirações”[3, pág. 124]. Todo seu humanismo estava radicalmente embasado num individualismo filosófico.
- O Darwinismo social (confira também este texto para uma referência mais abrangente, em inglês). Sua importância reside, grosso modo, numa “justificação científica” para a riqueza algumas sociedades, consideradas “mais aptas”, e a pobreza de outras, “menos aptas”. De forma geral, o capitalismo assimilou, algo distorcidamente, as ideias do darwinismo social, mas em especial, a centralidade do conceito de competição e sobrevivência do mais apto foram fundamentais para isso.
Tímidas tentativas preliminares de organização da saúde pública norte-americana, entretanto, foram rechaçadas com a argumentação de que os “estados tinham seus direitos ameaçados pela ingerência do governo federal em sua próprias esferas” (pag.122). Porém, em 1872, finalmente, foi estruturada a American Public Health Association (APHA). A APHA congregou vários especialistas de vários estados atuando na área de saúde pública e tornou-se um dos porta-vozes da onda “humanista” que se levantou contra o radical e “prejudicial laissez-faire que se sucedeu à vitória do projeto liberal e industrialista na Guerra de Secessão”. Explica-se, assim, um certo consenso surgido à época em relação a uma intervenção sanitária como forma de resolver os enormes problemas gerados pela industrialização vertiginosa que ocorria. Algo precisava ser feito, mas como? Qual projeto deveria ser levado adiante?
Aqui a história ganha ares de roteiro cinematográfico. Quando a Fundação Rockefeller resolveu financiar sozinha uma escola de saúde pública, havia nessa época, segundo alguns autores citados por Ayres [2], três propostas concorrentes de abordagem do problema sanitário norte-americano. A primeira, de caráter ambientalista, era um projeto conjunto da Harvard e do Massachussets Institute of Technology (MIT) em Boston e enfocava o saneamento do meio externo com um forte embasamento bacteriológico. A segunda, que pode ser chamada de sócio-política, era sediada em Nova York e, mais precisamente, na Universidade de Columbia, entendendo o “desafio da saúde pública sob uma perspectiva mais integral, com reformas na organização dos modos de vida, da estrutura do Estado, das legislações, etc”. O terceiro perfil de proposições era de cunho biomédico. Surgido numa escola mais nova e de menor tradição que as outras duas citadas acima, “sustentava que a saúde pública devia ser entendida e estudada sob o mesmo ângulo biológico-experimental que fundamentava a medicina moderna como um todo” (pág 127). Quem vocês acham que recebeu o dinheiro da Rockefeller? Isso mesmo, caro(a) leitor(a): situada em Baltimore, Maryland, a Johns Hopkins tinha como presidente (o primeiro, aliás) o bem-articulado e visionário Daniel Coit Gilman. Daniel desempenha um papel de importância nessa decisão. Ele havia sido conselheiro da Fundação Russell Sage, cujos recursos centralizaram a coordenação do movimento de organizações de caridade no pós-guerra civil, em especial, com intenção declarada de combater ideologias socialistas em voga na época. Daniel pertenceria ainda ao próprio General Education Board da Rockefeller e, após aposentar-se da Johns Hopkins em 1901, aceitou a presidência do recém-fundado Instituto Carnegie em Nova Iorque (1902-1904). Trafegou, portanto, com extrema facilidade e desenvoltura no “universo filantrópico” norte-americano do começo do século XX.
Entre as grandes mudanças impostas por Daniel Gilman na Johns Hopkins está a junção orgânica da faculdade de medicina com seu hospital-escola com base numa fusão peculiar dos modelos germânico e inglês que conhecera em viagem à Europa após sua formatura. Para ele, os departamentos de ambas instituições deveriam trabalhar em conjunto, filosofia seguida até hoje em várias escolas de medicina ao redor do mundo. Além disso, os médicos deviam também ser bons cientistas. Em 1884, o primeiro médico que Daniel recrutou para trabalhar, ao mesmo tempo, como professor e assistente do hospital, foi o microbiologista, patologista e general de brigada do exército americano William Henry Welch, que trabalhara, por sua vez, com ninguém mais, ninguém menos que Max von Pettenkofer no Instituto de Higiene de Munique e com Robert Koch (descobridor, entre outros feitos, do bacilo da tuberculose) na Alemanha. Daniel e William tinham mais coisas em comum que suas “germanofilias”. Ambos foram formados em Yale e lá participaram das atividades de uma fraternidade semi-secreta chamada de Skulls and Bones, fonte de inúmeras teorias conspiratórias e filmes. Welch, em 1894, tornou-se o primeiro diretor da Johns Hopkins University School of Medicine e, em 1916, o primeiro diretor da Johns Hopkins School of Hygiene and Public Health, a primeira escola de saúde pública dos EUA e que ditaria a forma como as políticas sanitárias norte-americanas seriam conduzidas nos anos seguintes.
Ayres chama atenção, já no parágrafo seguinte a essa discussão, para a estranheza do fato de uma instituição privada financiar outra de grande importância para as políticas públicas de uma nação. Contudo, me parece que as bases do pioneirismo estadunidense listadas acima (a falácia do darwinismo social, o publicismo radical e o privatismo pleno, o individualismo filosófico e o puritanismo), são já indícios de uma intervenção fortemente ideologizada do privado em direção ao público. De fato, como chamam atenção Sheila Slaughter e Edward Silva [4], uma reação ao caldo ideológico fervilhante que decorreu das crises político-econômicas geradas pela rápida industrialização dos EUA no pós-Guerra Civil parece ter sido o detonador de tais ações. Para eles, uma ideologia permite três eixos explicativos de uma realidade sócio-política: a) identifica quem exerce o poder e em que condições; b) oferece um critério moral de avaliação das decisões tomadas por quem exerce o poder e, por fim; c) esse caráter descritivo de (a) associado ao valorativo de (b) incitam à ação coletiva, seja em defesa do status quo ante, seja contra sua permanência. “Ideologias inibem ou inspiram movimentos sociais”. Várias correntes ideológicas eram politicamente ativas nessa época turbulenta, em especial, as consideradas de inspiração marxista, radicais questionadoras das relações entre trabalho e capital que eram, então, o fulcro dos conflitos. Escrevem Slaughter e Silva (em tradução minha):
Já que ideologias fornecem o fermento social para ações políticas coletivas, os detentores de recursos preocuparam-se eles mesmos em intervir no processo de formação ideológica (…). Na medida em que as fundações filantrópicas no período progressista foram criadas (…) colocaram-se vastos recursos à disposição de alguns, promulgando ideologias (…) (e) disseminando visões de mundo que apoiavam o status quo.
O fenômeno social que convencionou-se chamar de filantropia em larga escala (wholesale philantropy) ocorreu apenas nos Estados Unidos da América, iniciando-se pouco antes da Guerra Civil (1861-1865) mas perdurando, ainda que sem a volúpia de seus anos de ouro, até hoje. Um movimento em concerto, de tal magnitude e alcance tão extenso e profundo, não poderia ser obra de poucos ou ter apenas um punhado de causas. Tampouco, mereceria ficar restrito ao território americano. É o que veremos nos próximos posts.
Referências Bibliográficas
[1] Bloom SW (1988). Structure and ideology in medical education: an analysis of resistance to change. Journal of health and social behavior, 29 (4), 294-306 PMID: 3253321
[2] Ayres, JRCM. Acerca del Riesgo: Para comprender la epidemiologia. 1a ed. Buenos Aires. Lugar Editorial. 2005, pag 119-135.
[3] Buck, C; Llopis, A; Nájera, E; Terris, M (orgs) El desafio de la epidemiologia: problemas y lecturas seleccionadas. Washington, 1988. (OPAS n. 505).
[4] Slaughter, S and Silva, ET. Looking Backwards: How Foundations Formulated Ideology in the Progressive Period. in Philantropy and cultural Imperialism: the foundations at home and abroad. Edited by Robert F. Arnove. Indiana Press. 1980. pg 55-86.